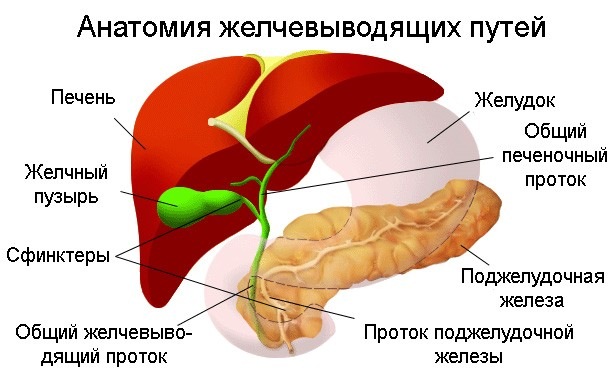
Дискинезия желчевыводящих путей — нарушение поступления желчи в двенадцатиперстную кишку из-за расстройства моторики мышечного аппарата желчевыводящих путей, приводящее к появлению болей в правом подреберье.
Выделяют гипотонический (гипокинетический) и гипертонический (гиперкинетический) типы дискинезии. Возможна также смешанная форма.
Выделяют следующие факторы, приводящие к дискинезии желчевыводящих путей (ЖП):
— нейроциркуляторная дисфункция различного генеза;
— перенесенный острый вирусный гепатит;
— конституциональные особенности ребенка с вегетативной дистонией и малоподвижный образ жизни;
— неврозы;
— пищевая аллергия;
— любая хроническая патология желудочно-кишечного тракта (особенно воспалительная);
— паразитозы желудочно-кишечного тракта, особенно лямблиоз;
— наследственная предрасположенность, хотя она все же чаще сводится к семейным особенностям образа жизни, в частности, питания;
— хронические очаги инфекции в организме (ЛОР-патология и др.);
— отравления, экопатология, длительное злоупотребление в питании продуктами промышленного консервирования;
— эндокринные заболевания (ожирение, тиреотоксикоз, сахарный диабет).
При гипомоторных, но и при гипермоторных формах дискинезии имеют место органические изменения на уровне гепатоцита, что является своего рода первичным фактором, способствующим нарушению деятельности не только внутри-, но и внепеченочных желчных путей, включая желчный пузырь. Эта патология представляет собой определенный тип холестаза (застой желчи). Однако не исключают роль вегетососудистой (нейроциркуляторной) дистонии в развитии дискинезии билиарной системы.
Итак, два основных фактора приводят к расстройству моторики ЖП:
1) нарушение функционального состояния гепатоцита и отсюда — дисхолия (изменение состава желчи);
2) нарушения нейрогенной регуляции мышечной стенки ЖП как центрального (нейроциркуляторная дисфункция, неврозы), так и периферического (при патологии желудочно-кишечного тракта по типу висце-ро-висцеральных рефлексов с интероцепторов) генеза. Установлено, что к дискинезиям ЖП может привести и нарушение секреции энтераль-ных гормонов (холецистокинин, мотилин и др.) при хронической патологии двенадцатиперстной и тонкой кишки, а также апудопатии.
Нарушение ритмики поступления желчи в кишечник уменьшает бактерицидные свойства верхних отделов желудочно-кишечного тракта, ведет к дисбактериозам, дискинезиям кишечника. Длительно текущая дискинезия, вызывая застой и инфицирование желчи, заброс кишечного содержимого в желчный пузырь (рефлюкс), приводит к холециститу. При преобладании тонуса симпатического отдела нервной системы у больного характерны гипотонические дискинезии (80% всех дискинезии), при парасимпатикотонии — гипертонические.
Основные признаки дискинезии гипотонического типа: понижение тонуса мускулатуры жёлчного пузыря, слабое его сокращение, увеличение объёма жёлчного пузыря. Клинически этот вариант сопровождается ноющими болями в правом подреберье или вокруг пупка, общей слабостью, быстрой утомляемостью. Иногда удаётся пропальпировать большой атоничный жёлчный пузырь. При УЗИ выявляют увеличенный, иногда удлинённый жёлчный пузырь с нормальным или замедленным опорожнением. При приёме раздражителя (яичный желток) поперечный размер жёлчного пузыря обычно уменьшается менее чем на 40% (в норме на 50%). При фракционном дуоденальном зондировании выявляют увеличение объёма порции В при нормальной или высокой скорости оттока пузырной жёлчи, если тонус пузыря ещё сохранен. Снижение тонуса сопровождается уменьшением объёма этой порции.
Основные признаки дискинезии гипертонического типа — уменьшение размеров жёлчного пузыря, ускорение его опорожнения. Клинически этот вариант характеризуется кратковременными, но более интенсивными приступами болей с локализацией в области правого подреберья или вокруг пупка, иногда бывает диспепсия. При УЗИ определяют уменьшение поперечного размера жёлчного пузыря после желчегонного завтрака более чем на 50%. При фракционном дуоденальном зондировании выявляют уменьшение объёма порции. В при увеличении скорости оттока жёлчи.
Лечение можно проводить как в стационаре, так и дома. При назначении лечения следует учитывать тип дискинезии.
- Лечебное питание:
— стол № 5 с полноценным содержанием белков, жиров и углеводов;
— разгрузочные дни, например фруктово-сахарные и кефирно-творожные (с целью дезинтоксикации);
— фруктовые и овощные соки, растительное масло, яйца (для естественного усиления оттока жёлчи).
- Желчегонные средства. Желчегонную терапию необходимо проводить длительно, прерывистыми курсами.
— Холеретики (стимулирующие образование жёлчи) — аллохол, жёлчь+порошок из pancreas и слизистой оболочки тонкой кишки (холензим), гидрокси-метилникотинамид (никодин), осалмид (оксафенамид), цикловалон (цик-валон), холосас, растения (мята, крапива, ромашка, зверобой и др.).
— Холекинетики (способствующие выделению жёлчи) — повышающие тонус жёлчного пузыря (например, препараты барбариса обычного, сорбит, ксилит, яичный желток), снижающие тонус жёлчных путей (например, папаверина гидрохлорид, платифиллин, экстракт белладонны).



Оставьте первый коментарий