Сепсис новорожденного – инфекционное заболевание с ациклическим течением, развивающееся при наличии очага воспаления, вызванного условно патогенной флорой ( чаще госпитальной) и низкой резистентностью организма ребенка, с явлениями бактериемии, системной воспалительной реакции, полиорганной недостаточности, а в ряде случаев и септического шока.
Ацикличность течения предполагает невозможность самовыздоровления. Сепсис поддерживается возникновением гнойно — воспалительных метастазов на фоне физиологической несостоятельности «барьерных» механизмов. Новые очаги инфекции, мигрируя по органам и системам становятся источником бактериемии и токсемии, усугубляют тяжесть генерализованного повреждения эндотелия сосудистого русла, иммунопатологических реакций, стойкость нарушения микроциркуляции, расстройства гемостаза с возникновением ДВС-синдрома, полиорганной недостаточности и септического шока
Не купируемая в течение 4-5 дней бактериемия у новорожденного ребенка предопределяет «успех» микробного фактора в исходе болезни.
Возбудителями сепсиса являются условно-патогенные микробы. Среди них наиболее типичны – стрептококк В, стрептококк пиогенный, стрептококк пневмонии, стафилококки золотистый, эпидермальный, эшерихии коли, клебсиелла, синегнойная палочка, энтерококк и их сочетания.
Источником инфекции: при постнатальном инфицировании является персонал родовспомогательных учреждений; при внутриутробном и интранатальном инфицировании – беременная женщина с острым бактериальным, локальным или системным инфекционным процессом, развившимся в период последних 3 недель перед родами.
Входные ворота инфекции
Входные ворота инфекции: пупочные сосуды, пупочная ранка, магистральные сосуды при их катетеризации, желудочно — кишечный тракт.
Локализация первичного очага: пупочные сосуды, пупочная ранка, место стояния внутривенного или полостного катетера, интубационной трубки, легкие, верхний отдел ЖКТ, кожа и подкожная клетчатка.
Путь передачи инфекции:
1. контактный при обработке культи пуповины, пупочной раны, слизистой полости рта, при прохождении через инфицированные половые пути матери;
2. гематогенный при внутриутробном инфицировании, а также при бактериемии из очага воспаления и/или катетер-ассоциированном флебите пупочной, подключичной вены или др. сосуда.
3. восходящий при интранатальном инфицировании плодных оболочек, околоплодной жидкости из нижних половых путей матери.
4. воздушно — капельный при использовании плохо обработанной дыхательной аппаратуры у новорожденного с асфиксией, нуждающихся в дыхательной поддержке.
Факторы высокого риска
Патология беременности: Острый инфекционный процесс в носоглотке или мочеполовой системе беременной, сопровождающийся лихорадкой. Отслойка нормально расположенной плаценты на фоне нездоровья женщины. Кольпит, бактериальный вагиноз, аднексит. Хориоамнионит, фуникулит и другие воспалительные процессы в плаценте и плодных оболочках. Низкий социально-экономический уровень семьи
Патология родов: Преждевременный разрыв околоплодных оболочек. Безводный период 6 и более часов. При сочетании хориоамнионита и преждевременного разрыва околоплодных оболочек риск сепсиса повышается многократно. Неоднократное ручное обследование матки. Эндометрит в родах и после родовом периоде.
Патология новорожденного: Задержка внутриутробного развития плода. Низкий вес при рождении. Недоношенность. Оценка по шкале Апгар 6 и менее баллов. Мекониальная аспирация
Симптомы
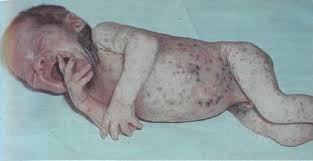
Клиника сепсиса при внутриутробном и интранатальном инфицировании развивается в первые 48-72 часа до 5 дня жизни под маской состояний перинатального периода. Обращает внимание нарастающая вялость ребенка, гипотония, отеки, респираторные нарушения, ранняя желтуха, геморрагический синдром, тахибрадиаритмия, рвота, анорексия, падение массы тела, постепенное увеличение селезенки.
Клиника сепсиса при постнатальном инфицировании, наиболее часто развивается до 10 дня жизни. Разгару болезни предшествует период продрома- нарастающей интоксикации, обусловленной влиянием первичного очага инфекции, являющегося источником бактериемии. Продолжительность этого периода зависит от массивности инфекции и реактивности организма больного, но не превышает, как правило, 5-7 дней.
В начальной фазе болезни, на фоне первичного очага инфекции наблюдается последовательное нарастание симптомов — снижение аппетита при удовлетворительной лактации у матери, вялость, сонливость, срыгивания и рвота, диспепсический характер стула, метеоризм, снижение массы тела, повышение температуры до субфебрильных цифр. Кожные покровы нередко имеют желтушный оттенок, постепенно приобретают серо-бледный вид и «мраморный» рисунок.
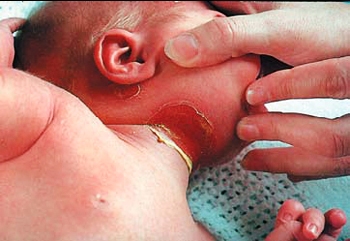
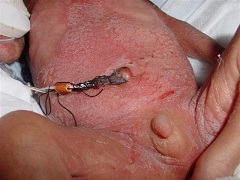
Нарастающие признаки интоксикации более выражены чем проявления в первичном очаге воспаления. При локализации очага в пупочных сосудах и пупочной ранке можно наблюдать разнообразные изменения: покраснение, отек краев пупочной ранки, серозное, серозно-геморрагическое или гнойное отделяемое. У ослабленных детей отек и покраснение кожи в области пупка может отсутствовать. О воспалении свидетельствует только скудное серозное отделяемое. Иногда выделение гнойно – геморрагического характера из пупочной ранки появляется после периода ее эпителизации на 10-14 день жизни. Это явление носит название «вторично вскрывшийся пупок», свидетельствует о текущем процессе воспаления в пупочных сосудах. Легкое надавливание на область сосудов в направлении к пупку приводит к усилению отделяемого из раны.
Грозными симптомами нарастающих изменений в пупочных сосудах и окружающих тканях является отечность или пастозность брюшной стенки, гиперемия кожи над артериями, нарастающее напряжение прямых мышц живота «симптом Краснобаева», усиление сети подкожных венозных сосудов в эпигастрии, утолщение пупочной вены или артерий, определяемое при пальпации на расстоянии до 1 см вверх от пупка (вена) или вниз (артерии),. Эти симптомы являются предвестниками перехода болезни в трудно управляемую фазу- «разгар» болезни.
«Разгар» болезни характеризуется клиникой токсикоза, признаками гипоксемии, гипотензии, олигурии, геморрагических нарушений. Нарастает акроцианоз, пастозность тканей, отеки, а при охлаждении или дегидратации – склерема. Одышка или аритмия дыхания, тахибрадиаритмия, увеличение селезенки, печени. Нарушается характер стула –энтероколитический или неустойчивый с тенденцией к задержке при явлениях пареза кишечника. Усиливается общее угнетение, дети слабо реагируют на осмотр, гипорефлексия, мышечный тонус снижен. Температурная реакция может быть субфебрильной с подъемами до 38-39 градусов С при формировании гнойных метастазов, в пределах нормы, или ниже нормы при дегидратации у резко ослабленных детей, недоношенных.
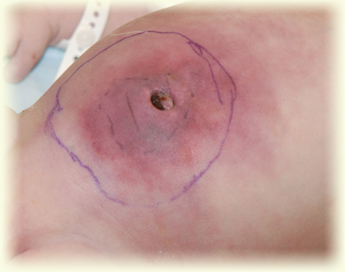
Развитию гнойных метастазов сопутствует резкая вялость «летаргия», анорексия, остановка в массе тела, усиление диспепсических явлений, парез кишечника, что отражает выраженность системной воспалительной реакции и полиорганной недостаточности. Появление гнойных метастазов определяется как «септикопиемия».
Метастатическая пневмония характеризуется инфильтративными изменениями в ткани легкого, деструктивные процесс располагаются субплеврально. В центре фокуса абсцесса некроз, возможно гнойное расплавление бронха, развитие шокового легкого, дистресс-синдрома взрослого типа. Абсцедирующая пневмония чаще осложняет катетер-ассоциированный сепсис.
Изменения в почках и мочевых путях обусловлено токсическим поражением почечной паренхимы и сосудистой стенки. В острой фазе сепсиса отмечается протеинурия, цилиндрурия, гематурия, олигурия. В последующем присоединяется стойкая лейкоцитурия как проявление интерстициального нефрита. Апостоматозный пиелонефрит регистрируется редко.
В ЦНС на фоне интоксикации развивается отек мозга, нарушение микроциркуляции, а также гнойные метастазы – гнойный менингит, менингоэнцефалит. В клинике это проявляется гиперестезией, тремором, резким беспокойством или нарастанием летаргии. При внутриутробном сепсисе менингит развивается в первые дни жизни, нередко на фоне родовой травмы
Сепсис диагноз клинический, его исключение или подтверждение по лабораторным данным затруднительно.
Критерии диагноза «сепсис»
1. расстройство температурного гомеостаза ( гипертермия более 38,0 С, или гипотермия менее 36,0 С);
2. одышка или тахипное более 60 в 1 мин;
3. тахикардия (более 160 сердечных сокращений в 1 мин) или брадикардия (менее 110 сокращений в 1 мин);
4. утрата коммуникабельности, анорексия, синдром угнетения и/или судороги;
5. олигурия на фоне адекватной инфузионной терапии (диурез менее 1 мл/кг/час)
Лечение сепсиса
Принцип стандартной терапии: рациональная антибиотикотерапия, поддержка основных жизненно важных функций организма, иммунотерапия.
Антибиотикотерапия состоит из комбинации антибактериальных препаратов с бактерицидным типом действия, обладающих активностью в отношении потенциально возможных возбудителей сепсиса (учитывать характер микрофлоры родовспомогательных учреждений, отделений новорожденных в стационаре).
Новорожденным с сепсисом патогенетически обоснована заместительная иммунокоррекция препаратами иммуноглобулинов для внутривенного введения (ВВИГ)- интраглобином, сандоглобином, октагамом, имбио, пентаглобином. Использование иммуноглобулинов внутримышечно или других видов иммунопрепаратов не эффективно и не рекомендуется для лечения септических больных.
Важными направлениями в лечение сепсиса являются обеспечение витальных функций, поддержка кровообращения, дыхания, функции почек, нутритивного статуса, адекватного насыщения кислородом






Оставьте первый коментарий