Лечение
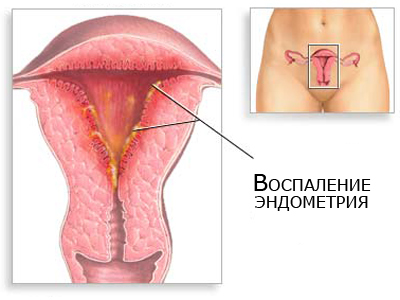
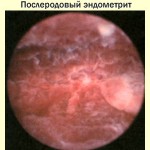
Своевременное и комплексное лечение послеродового эндометрита — основное условие, определяющее предупреждение дальнейшего распространения патологического процесса. Интенсивная терапия заболевания заключается как в общем воздействии на организм, так и в местном лечении. Адекватное местное лечение — важнейший момент, который позволяет ликвидировать очаг инфекции в организме и по возможности сохранить матку. Обязательно удаление из полости матки морфологического субстрата, па котором развивается воспаление. Этим субстратом являются остатки плацентарной ткани либо (в большинстве случаев) децидуальная ткань с различной степенью некроза и лейкоцитарной инфильтрацией. Удаление патологических включений из полости матки производится путем бережного кюретажа или вакуум-аспирации с последующим промыванием дезинфецирущим раствором. После этих манипуляций должны быть созданы условия для свободного оттока отделяемого из полости матки.
Еще один из методов местной терапии послеродового эндометрита — промывное дренирование. В матку вводится катетер, через который производится промывание и орошение ее полости и стенок растворами антисептиков, антибиотиков и т.д. При необходимости применяют аспирационно-промывное дренирование с помощью двухпросветного или двойного катетера. Один из них (приточный) вводится до дна матки, другой (дренажный) — на 6-7 см от внутреннего зева. Через приточный катетер подается охлажденный до температуры 4 X раствор фурацили- на со скоростью 10 мл в минуту.
Кроме местного лечения очага инфекции, необходима интенсивная общая терапия.
Обязательный компонент ее — применение антибактериальных средств, лучше при условии определения возбудителя в содержимом полости матки, а также с учетом чувствительности выделенной микрофлоры к антибиотикам.
Так как в последнее время послеродовый эндометрит вызывается полимикробной аэробной и анаэробной флорой, целесообразно лечение препаратами широкого спектра действия. Необходимо учитывать тот факт, что даже у одной больной в процессе лечения чувствительность возбудителей заболевания к антибиотикам может меняться, поэтому нельзя применять один препарат в течение длительного времени (более 7-8 дней), а при отсутствии положительного эффекта в течение 3-4 дней его также необходимо заменить.
В настоящее время для лечения послеродового эндометрита наиболее часто используют следующие антибиотики: ампициллин — по 1 г 4-6 раз в сутки внутримышечно; оксациллин — по 0,5-1 г 4-6 раз в сутки внутримышечно (до б г в сутки); клафоран — по 1 г 2 раза в сутки внутримышечно или внутривенно (до 4 г в сутки); кефзол — по 0,5-1 г 3-4 раза (до б г в сутки) внутримышечно или внутривенно; цефазолин — по 1-2 г 4 раза внутримышечно или внутривенно; амикацин — по 0,5 г каждые 8 ч внутримышечно или внутривенно (до 1,5 г в сутки); гентамицин — по 80 мг внутримышечно или внутривенно каждые 8-12 ч (до 240 мг в сутки). Весьма эффективно применение клиндамицина (дала- ции-С, клеоцин) по 300 мг 2-3 раза в сутки внутримышечно или внутривенно в суточной дозе 600-900 мг, при необходимости дозу можно увеличивать до 2400 мг в сутки.
Кроме антибиотиков, для комплексной антибактериальной терапии необходимы и другие препараты. Хорошей переносимостью и относительно слабой токсичностью обладает метропидаэол (метрожил) — по 500 мг 2-3 раза в сутки внутривенно. Перорально можно использовать трихопол (флажил) — но 0,25 г 3 раза в день или тинидазол — в суточной дозе 2 г однократно. Заслуживает внимания лизоцим — фермент, который, кроме антибактериальной активности, обладает способностью стимулировать иеспецифические факторы защиты организма. Применяется лизоцим в дозе 100-250 мг внутримышечно дважды в сутки. При непереносимости антибиотиков или при сочетанной мочеполовой инфекции целесообразно назначение препаратов нитрофуранового ряда — фурагина, фурадонина, фуразолидона — по 0,1-0,2 г 3 раза в сутки в таблетках или 300-500 мл 1% раствора фурагина (солафура) внутривенно капельно медленно 1-2 раза в сутки.
При послеродовом эндометрите большое значение имеет также адекватная дезинтоксикационная инфузионная терапия, которую необходимо проводить дифференцированно, с учетом степени нарушения колло- идно-онкотического состояния крови. Объем вводимой жидкости при ненарушенной выделительной функции почек должен составлять 30 мл на 1 кг массы тела в сутки. При повышении температуры тела на один градус необходимо добавлять 5 мл на 1 кг веса в сутки.
Следовательно, общий объем вводимой за сутки жидкости при нормальной функции почек (не менее 60 мл в час) должен составлять 2500-3000 мл. При осложнениях или генерализации процесса количество жидкости может быть увеличено до 5000-6000 мл. Показано введение 5%, 10%, 20% растворов глюкозы объемом 1000-1500 мл с одновременным добавлением инсулина из расчета 1 ЕД на 4 г сухого вещества глюкозы. Введение глюкозы способствует нормализации энергетического баланса организма.
Белковые препараты необходимо назначать из расчета 1-1,5 г нативного белка на 1 кг массы тела больной. Альбумин вводится внутривенно капельно в виде 5%, 10%, 20% раствора по 200-500 мл, плазма крови — по 200-250 мл, аминопептид или интралипид — по 500 мл. При нарастании явлений интоксикации следует проводить коррекцию минерального обмена. Обычно вводится раствор калия, количество которого зависит от содержания его в крови. В качестве инфузионных сред можно использовать физиологический раствор, раствор Рингера, ацесоль, хло- соль. Гемосорбция, лимфосорбция, плазмаферез, форсированный диурез под контролем электролитного баланса с соответствующим восполнением дефицита калия и натрия также способствуют дезинтоксикации.
Так как послеродовые гнойно-септические осложнения развиваются на фоне недостаточности иммунной системы, обязательно применяют стимуляторы защитных сил организма — тималин, тимоген, тактивин, спленин и т.д.
Важный момент в развитии послеродовых заболеваний — нарушение свертывающей системы крови, что в свою очередь составляет одно из основных звеньев в патогенезе ДВС-синдрома. Поэтому для лечения и профилактики коагулопатий в комплекс проводимой терапии необходимо включать гепарин внутривенно путем непрерывной перфузии в суточной дозе 20 000-30 000 ЕД или по 5 000 ЕД с интервалами 4-6 ч. Бывает вполне достаточно подкожного введения минимальных доз гепарина по 2500-3000 ЕД через 4-6 ч под контролем времени свертывания крови, в последнее время используют низкомолекулярный гепарин: фраксипарин, клексан 1 или 2 раза в сутки.
Поскольку при послеродовом эндометрите в крови увеличивается содержание гистамина и гистаминоподобных веществ, рекомендуется применение десенсибилизирующих препаратов — димедрола, супрастина, пипольфена, тавегила, фенкарола.
Гидрокортизон, преднизолон и другие гормональные препараты применяются только по показаниям при генерализации воспалительного процесса.
Один из важных моментов комплексного лечения — использование витаминов А, С, К и группы В. Унитиол способствует пролонгированию действия аскорбиновой кислоты. Кроме того, унитиол связывает тиоло- вые яды, образуя нетоксичные соединения, выводимые с мочой. Связывание и удаление из организма ядов способствует нормализации метаболических процессов организма и восстановлению его ферментных систем. Своевременное и полноценное комплексное лечение послеродового эндометрита — основа профилактики распространенных генерализованных форм заболеваний у родильниц.
При распространении инфекции за пределы матки наступает следующий этап в развитии послеродовых гнойновоспалительных заболеваний с появлением местных процессов в малом тазу и образованием инфильтратов и опухолей воспалительного генеза.




Оставьте первый коментарий