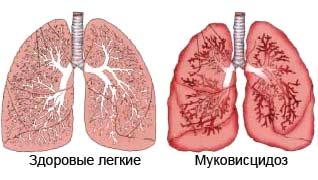
Муковисцидоз (mucus слизь + iscidus липкий + -ōsis) — наследственное заболевание, характеризующееся системным поражением экзокринных желез и проявляющееся тяжелыми расстройствами функций органов дыхания, желудочно-кишечного тракта и ряда других систем. Наиболее часто встречается у жителей Северной и Центральной Европы.
Симптоматика многообразна и зависит от преимущественного поражения тех или иных экзокринных желез, степени склероза в различных органах, наличия осложнений и возраста больных.
Выделяют
1) легочную
2) кишечную
3) смешанную (кишечно-легочную)
4) атипичные формы
5) мекониальную непроходимость (меконий — первый кол новорожденного).
Деление на клинические формы условно, т.к. при чисто легочной форме отмечается снижение ферментативной активности желез желудочно-кишечного тракта, а при чисто кишечной постепенно формируется пневмосклероз и с возрастом присоединяется выраженный легочный синдром. Мекониальная непроходимость — первый признак тяжелой кишечной формы у новорожденного первых дней жизни; в последующем развивается смешанная форма. К атипичным относят формы, протекающие с изолированным поражением отдельных экзокринных желез (например, печени), и легкие стертые формы. Ведущим синдромом, является легочный.
Легочный синдром начинается обычно с пневмонии. Наиболее частыми возбудителями ее у детей, являются стафилококк и синегнойная палочка. Иногда до появления симптомов пневмонии у ребенка в течение длительного времени отмечается сухой приступообразный кашель. При развитии пневмонии кашель становится мучительным, приступообразным, коклюшеподобным. Кашель обусловлен раздражением слизистой оболочки бронхов вязкой, с трудом отделяющейся мокротой. Слюна, слизь в носу у больных тоже вязкая и липкая.
Вязкая мокрота вызывает сужение бронхов, что ведет к эмфиземе , или полностью закупоривает бронхи, что обусловливает развитие ателектаза легкого. Ателектазы длительно не расправляются, нередко бывают множественными или «мигрирующими» (расправляются в одних сегментах легких и возникают в других). Чаще ателектазы наблюдаются у детей раннего возраста. Отмечается укорочение перкуторного звука в паравертебральных областях, над пневмоническими фокусами и ателектазами. Определяются участки с коробочным оттенком перкуторного звука. С обеих сторон выслушивается множество сухих и разнокалиберных влажных хрипов; в случае скопления большого количества мокроты в бронхах хрипы в отдельных участках легких могут не выслушиваться. Рано развивается пневмосклероз.
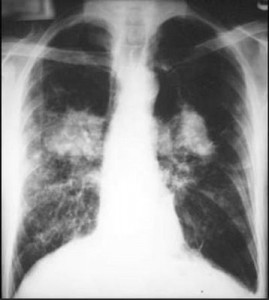
Пневмонические очаги, ателектазы, участки эмфиземы, пневмосклероза создают типичную для муковисцидоза пеструю клиническую и рентгенологическую картину. Процесс в легких всегда двусторонний. Характерно затяжное рецидивирующее течение пневмонии, нередко с абсцедированием и ранним появлением бронхоэктазов. У некоторых больных развивается деструктивная пневмония с вовлечением в процесс плевры.
При тяжелом течении легочного синдрома процесс неуклонно прогрессирует, часто возникают обострения. Мокрота быстро становится гнойной. Наблюдаются деформации грудной клетки: бочкообразная, килевидная, редко воронкообразная. Дыхание жесткое, иногда амфорическое (над полостями). Выслушиваются сухие и влажные хрипы, при обструктивном синдроме — сухие свистящие хрипы. При скоплении мокроты, чаще в нижних отделах легких, дыхание ослаблено, хрипов мало.
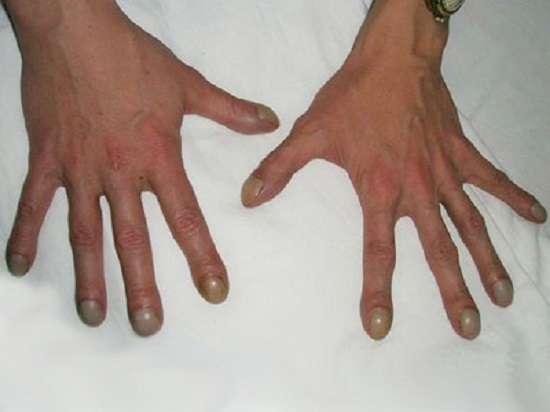
Постепенно нарастают симптомы дыхательной недостаточности: одышка в покое, цианоз, тахикардия. Развиваются симптомы легочного сердца, легочной и сердечной недостаточности. Появляется деформация пальцев рук и ног в виде барабанных палочек, ногтей в виде часовых стекол. Дети отстают в физическом развитии, появляются дистрофические изменения кожи, она становится сухой, шелушится, истончается, волосы делаются ломкими, теряют блеск, истончаются, приобретают сероватый оттенок, ногти утолщаются, легко ломаются, слоятся, на них появляются линейные утолщения в виде полосочек, беловатых пятен.
При рентгенологическом исследовании выявляют эмфизему легких, диффузный пневмосклероз с фиброзными уплотнениями при корневых зонах . На бронхограммах определяют деформацию бронхов, их «обрубленность», сближение, цилиндрические, мешотчатые и каплевидные бронхоэктазы . При бронхоскопии устанавливают диффузный катарально-гнойный эндобронхит. Поражение бронхов всегда двустороннее, диффузное.
У детей с легочным синдромом значительно нарушены функция внешнего дыхания по обструктивно-рестриктивному типу, рано развивается дыхательный, метаболический или смешанный ацидоз. При более легком течении легочного синдрома процесс протекает по типу медленно прогрессирующего бронхита с редкими обострениями, физическое развитие детей удовлетворительное.
Кишечный синдром обусловлен резким снижением активности ферментов поджелудочной железы и кишечника. Характерным для него является нарушение расщепления и всасывания жиров, белков, углеводов пищи. У больных учащается стул до 2—5 раз в сутки, фекалии становятся обильными и жирными, имеют серый цвет, резкий зловонный запах.«Овечий» кал, появляется склонность к запорам (возможно выпадение прямой кишки), что вызвано повышенной вязкостью секрета поджелудочной железы и кишечника и хорошим всасыванием воды в кишечнике. Однако цвет фекалий остается светло-серым, в конце дефекации выделяется капля жира. Дети теряют в массе, несмотря на сохраненный аппетит. При копрологическом исследовании обнаруживают в большом количестве нейтральный жир, немного жирных кислот и мыла, нерасщепленные мышечные волокна и крахмал.
Мекониальная непроходимость развивается в первые сутки жизни ребенка и обусловлена образованием в тонкой кишке плотных вязких мекониевых пробок, имеющих иногда протяженность до 3—8 см. Если пробка не размывается, то возникают некроз участка тонкой кишки и перитонит, от которого ребенок, как правило, погибает.
Легкие стертые формы протекают по типу хронического бронхита, хронического панкреатита с ферментативной недостаточностью, хронического энтероколита. В некоторых случаях на фоне склероза поджелудочной железы развивается сахарный диабет.
У больных выявляют увеличение размеров печени, жировую, белковую или белково-жировую дистрофию гепатоцитов (по данным аутопсии, биопсии и эхографии печени). Эти изменения длительно существуют, не проявляясь клинически, при этом уровни ферментов печени также остаются нормальными. В ряде случаев поражение печени может привести к циррозу, для которого характерно медленное прогрессирующее развитие синдрома портальной гипертензии при длительно сохраняющейся нормальной функции гепатоцитов.
Нередко наблюдаются обменные нефропатии, что проявляется гиперфосфатурией, оксалурией, протеинурией, цистинурией: на фоне этих изменений может развиться пиелонефрит. У пациентов отмечается дисфункция коры надпочечников, характерна задержка полового развития.
Муковисцидоз может осложниться плевритом, пневмотораксом, деструкцией легких, кровохарканьем, кишечной непроходимостью, выпадением прямой кишки, сахарным диабетом, хроническим легочным сердцем, вторичной дисахаридазной недостаточностью, синдромом целиакии.
Диагноз ставят на основании анамнеза (отягощенная наследственность, раннее начало заболевания), клинических симптомов и результатов лабораторных исследований. Достоверным диагноз М. считают при обнаружении высокого содержания натрия и хлора в поте, высокой концентрации натрия в ногтевых пластинках пальцев рук. Патогномоничным для М. является содержание натрия и хлора в поте у детей до 1 года свыше 40 ммоль/л, у детей старше одного года и у взрослых — свыше 60 ммоль/л; концентрация натрия в ногтевых пластинках рук свыше 80 ммоль/кг (для любого возраста).
Лечение
Диета больного М. должна соответствовать возрасту, содержать повышенное на 10—15% количество белка и нормальное количество жиров и углеводов. При этом в рацион включают только легко усваиваемые жиры (сливочное и растительное масло). Пища не должна содержать грубую клетчатку. У детей с вторичной лактазной недостаточностью исключают молоко. При выраженном кишечном синдроме и симптомах, обусловленных недостаточностью различных витаминов, парентерально назначают витамины.
При кишечном синдроме с заместительной целью применяют ферментные препараты: панкреатин, панзинорм, котазим-форте, фестал и др. Доза фермента зависит от тяжести заболевания и подбирается индивидуально. Критериями достаточности дозы являются исчезновение болей в животе, нормализация стула, отсутствие нейтрального жира при копрологическом исследовании. Ферментные препараты принимают во время еды.
Лечение легочного синдрома включает мероприятия по уменьшению вязкости мокроты и улучшению дренажа бронхов, антибактериальную терапию, борьбу с интоксикацией и гипоксией, гиповитаминозом, сердечной недостаточностью. Для уменьшения вязкости мокроты применяют ингаляции ферментных препаратов (химопсина, химотрипсина, кристаллического фибринолизина) или муколитических препаратов, ацетилцистеина, мукосольвина. С целью разжижения мокроты ацетилцистеин и мукосольвин можно назначать внутримышечно, а мукосольвин также и внутрь. Более слабый разжижающий эффект оказывают бромгексин и мукалтин. Для улучшения дренажа бронхов проводят вибрационный массаж грудной клетки, лечебную гимнастику, постуральный дренаж, v детей раннего возраста мокроту удаляют электроотсосом.
При обострении легочного процесса назначают антибактериальную терапию сроком не менее чем на 3—4 нед. Антибиотики подбирают с учетом антибиотикограммы, но если это исследование провести невозможно, то основываются на том, что наиболее часто возбудителями воспалительного процесса в легких у больных М. являются стафилококк и синегнойная палочка. Одновременно с антибиотиками используют противогрибковые (нистатин, чеворин) и антигистаминные препараты. В период обострения проводят также УВЧ-, СВЧ-герапию. а затем электрофорез препаратов пода и магния (препараты кальция противопоказаны, т.к. они усиливают пневмосклероз); назначают поливитамины, для уменьшения легочной гипертензии — эуфиллин по 7—10 мг/кг массы тела в сутки внутрь (дозу делят на 3 приема) в течение 4—5 нед. от начала обострения. Показаны препараты, улучшающие метаболизм миокарда: оротат калия, кокарбоксилаза. При декомпенсации легочного сердца применяют сердечные гликозиды (дигоксин), глюкокортикоиды (по 1—1,5 мг/кг в сутки в пересчете на преднизолон с учетом суточного ритма надпочечников в течение 3—4 нед.). Глюкокортикоиды в такой же дозе назначают и при быстром прогрессировании пневмосклероза, а при хронической надпочечниковой недостаточности, развившейся в результате гнойной интоксикации и гипоксии, — в дозе 0,4 мг/кг в сутки по преднизолону с учетом суточного ритма.
Дети находятся под диспансерным наблюдением участкового врача и пульмонолога, т. к., несмотря на генерализацию процесса и изменения во многих органах и системах, поражение органов дыхания отмечается у большинства больных и именно оно определяет тяжесть и прогноз заболевания. Родители должны быть обучены уходу за больным и таким методам лечения, как массаж, лечебная гимнастика, аэрозольтерапия. Задачами диспансерного наблюдения являются контроль за функциональным состоянием бронхолегочной, сердечно-сосудистой систем, желудочно-кишечного тракта, почек, печени и правильностью дозы ферментных препаратов, своевременное лечение при обострении заболевания, проведение общеукрепляющей терапии, в периоде ремиссии — санация очагов хронической инфекции. Лечение осуществляют амбулаторно и в домашних условиях, где ребенку может быть обеспечен индивидуальный уход и исключена реинфекция. Лишь при тяжелом состоянии или наличии осложнений показана госпитализация. Интенсивную терапию проводят больным с дыхательной недостаточностью II—III степени, с декомпенсацией легочного сердца, с плевральными осложнениями, деструкцией легких, кровохарканьем Оперативное вмешательство показано при мекониальной непроходимости, при отсутствии эффекта от консервативной терапии при кишечной непроходимости у детей более старшего возраста, иногда при деструкции в легких. При бронхоэктазах хирургическое лечение не рекомендуется, т.к. процесс всегда распространенный.
Больные муковисцидозом дети получают все лекарства для амбулаторного лечения бесплатно.
Детям с легкими и среднетежелыми кишечными формами показано санаторное лечение. Для детей с легочной формой полезно санаторное лечение, если есть возможность создать специальные группы. Больных рекомендуется направлять в местные санатории. Критериями отбора в санаторий являются компенсация кишечных расстройств при назначении ферментных препаратов, отсутствие декомпенсации легочного сердца и воспалительного процесса в легких.
Пребывание больных в детских дошкольных учреждениях нецелесообразно. Посещение школы при хорошем и удовлетворительном состоянии возможно, но необходим дополнительный выходной день в неделю и свободное посещение школы в дни лечения и обследования в поликлинике (при пульмонологическом центре), освобождение от экзаменов.
Больные дети с диспансерного учета не снимаются, а по достижении 15-летнего возраста передаются под наблюдение терапевта в поликлинику для взрослых.
Прогноз серьезный и зависит от тяжести течения заболевания, возраста, в котором появились первые симптомы (если заболевание проявилось на первом году жизни, то прогноз хуже), ранней диагностики и целенаправленною лечения. Прогноз во многом определяется тяжестью течения легочного синдрома (при хронической колонизации легких синегнойной палочкой прогноз хуже).
За последние годы в связи с улучшением диагностики и более ранним назначением адекватной терапии увеличилась продолжительность жизни больных. Однако в связи с хроническим течением заболевания больные нуждаются в постоянном наблюдении и лечении. Чем раньше поставлен диагноз, начато целенаправленное лечение и проводится профилактика рецидивов болезни, тем благоприятнее прогноз.


Оставьте первый коментарий