Менингококковая инфекция – это острое инфекционное заболевание человека, вызываемое Нессерией-менингитидис (менингококком) и характеризуемое многообразием клинических форм от назофарингита и здорового носительства до генерализованной формы, септицемии и менингоэнцефалита.
Классификация
Локализованные формы:
а) носительство менингококка 3-4 нед., реже 3 месяца.
б) менингококковый назофарингит
Генерализованные формы:
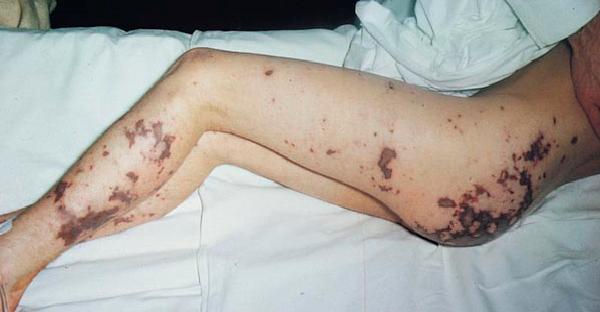
А) менингококцемия ( 60% детей до года )
Б)гнойный менингит
В) менингококковый сепсис
Г) менингоэнцефалит
Д) менингит+менингококцемия
Редкие формы:
а) пневмония (1 год жизни)
б) эндокардит
в) артрит
г) иридоциклит
д) перикардит
Возбудитель
Аэроб, Гр. + диплококк, низкая устойчивость во внешней среде. Выделение из организма сопряжено с рядом трудностей.
Продуцируют эндотоксин, экзотоксин, аллергизирующие субстанции.
Источник инфекции — человек. Путь инфицирования через верхние дыхательные пути, среднее продолжительность пребывания в верхних дыхательный путях – 15-20 дней. Опасность эпидемиологического больного в 6 раз выше, чем носителя
Путь передачи — воздушно-капельный. В 70% случаев заражение происходит на расстоянии 0,5 м от источника инфекции. Подъем заболеваемости через 8-10 лет, зависит от иммуноструктуры населения. Возможно внутриутробное заражение.
Сезонность: максимум заболеваемости – февраль-май. Индекс контагиозности 10-15%. Повторное заболевание возможно.
Группы наибольшего риска:
- Генетическая предрасположенность к заболеванию .
- Аномалии конституций.
- Снижение резистентности в результате частых заболеваний.
Иммунитет пассивный – первые 3 мес. жизни. Приобретенный, стойкий типоспецифический иммунитет после перенесенного заболевания
Приобретенный иммунитет в результате бессимптомного бактериального носительства.
Входные ворота: зев, носоглотка. Патогенным действием обладает менингококк и эндотоксин. Менингококк в месте внедрения вызывает воспалительный процесс. Лимфо – гематогенное распространение возбудителя в сосудистом русле, катастрофически быстрое размножение, что ведет к тромбообразованию, истончению и разрывам капилляров, геморрагическим некрозам, сыпи, очаги кровоизлияния увеличиваются , приобретая различную форму и размеры. Менингококки проникают через гемато-энцефалический барьер, решетчатую кость – развивается гнойное воспаление мягкой, твердой и паутинной оболочек, сопровождающееся отеком головного мозга. Параллельно с этим под воздействием бактерицидных систем крови, а также при использовании бактерицидных антибиотиков, идет разрушение менингококков с выделением эндотоксина, который приводит к нарушению проницаемости сосудов, активации синтеза провоспалительных цитокинов, ДВС крови, расстройству микроциркуляции, метаболическим сдвигам,повышает проницаемость гемато- энцефалического барьера. Бактериальная сенсибилизация — в сочетании с недостаточной элиминацией возбудителя, выделение эндотоксина, вызывают мощный спазм сосудов – шок. Токсемия приводит к нарушению микроциркуляции, способствует агрегации тромбоцитов, спазму сосудов, централизация кровообращения – инфекционно токсический шок — 1 фаза.
Затем наступает децентрализация кровообращения и патологическое депонирование крови в объемной части микроциркуляторного русла. (2-3 фазы шока) ДВС.
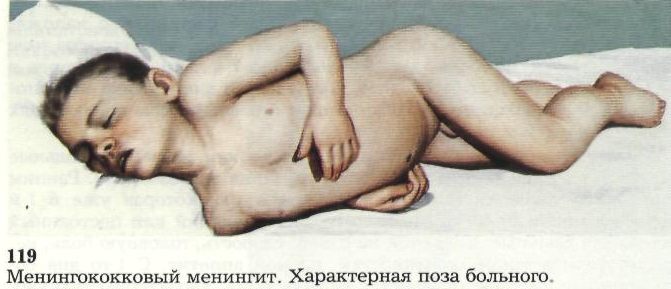
Гнойный менингит. Внезапное начало, высокая температура, беспокойство или состояние заторможенности. Менингиальные симптомы: рвота, не приносящая облегчения многократная, сочетающаяся с головной болью, ригидность затылочных мышц, симптом Кернига – Брудзинского, галлюцинации. Судороги. Гиперстезия. Поза «легавой собаки» — запрокинутая голова, подтянутые ноги. Брадикардия. На 1 году жизни – выбухаюший большой родничок, симптом Лессажа – поднятый под мышки ребёнок поджимает ноги к животу и запрокидывает голову. Симптомы Кернига, Брудзинского до 5 месяцев не определяют.
Почти постоянно определяют красный дермографизм, могут быть герпетические высыпания на губах.
Большое значение имеет исследование спинномозговой жидкости:
В 1 день болезни спинно-мозговая жидкость может быть прозрачной или слегка опалесцирующей, в последующем быстро становится мутной, гнойной в следствии большого содержания нейтрофилов. Плеоцитоз (увеличение числа клеток в цереброспинальной жидкости) достигает нескольких тысяч в 1 мкл, нейтрофилез, содержание белка увеличено, сахар и хлориды снижены.
Менингококковый менингоэнцефалит. Встречается чаще у детей раннего возраста, нарушение сознания, судороги, выражена очаговая симптоматика, поражение 3, 6, 7, 12 черепно-мозговых нервов, проявляются стволовые нарушения — нистагм, спазм взора, нарушение ритма дыхания. Возможны геми и моно парезы, бульбарные параличи, течение тяжелое , неблагоприятное. Течение становится более неблагоприятным при распространение воспалительного процесса на эпендиму желудочков мозга, появляются следующие симптомы: сонливость, кома, сопровождается усилением мышечной контрактуры, упорная рвота. У детей 1 года может быть расхождение швов черепа.
Чем моложе ребенок , тем атипичнее протекает менингит. Менингиальный симптом может отсутствовать, большой родничок не выбухает, особенно у детей с гипотрофией. В клинике преобладает токсикоз, судороги , отказ от еды, тремор рук, пронзительный крик, беспокойство.
Лабораторные исследования:
- Мазок из носоглотки
- Исследования крови — бактериоскопия из «толстой капли»
- Бактериологический посев крови
- Бактериологический посев ликвора
- Бактериологический посев из соскоба геморрагий на коже
- Общий анализ крови
- УЗИ надпочечников
- РНГА (2-х кратно)
Менингококковую инфекцию с поражением ЦНС, необходимо дифференцировать с тяжелой формой гриппа, протекающего с менингиальным и энцефалитическим синдромом (решающее значение люмбальная пункция).
У детей первых месяцев жизни возникает необходимость дифференцировать менингит со спазмофилией и органическим поражением ЦНС.
Сепсис – гнойный менингит (пневмококки, стрептококки, стафилококки, клебсиела, сальмонеллы.
Эпидемический паротит – признаки паротитной инфекции, серозный менингит.
Туберкулез: медленное развитие болезни, туберкулезное инфицирование – рентгенограмма легких, серозный менингит.
Установление характера менингита помогает СМЖ. При всех серозных менингитах СМЖ – прозрачная, плеоцитоз обусловлен повышенным количеством лимфоцитов, содержание белка – норма или не повышено.
Лечение
Все больные менингококковой инфекцией или с подозрением на нее подлежат госпитализации в специальное инфекционное отделение или диагностический бокс , в реанимацию – при развитии шока
На догоспитальном этапе:
- в/м гамма-глобулин 1-2 дозы
- в/м пенициллин 500 ед./кг (1/8 сут. доз.) или левомицетин сукцинат 100 ед./кг (1/4 сут. доз.)
- в/м преднизолон 5мг/кг + гидрокартизон 7-10 мг/кг
- в/м- лазикс 0,5-1,0
В стационаре:
Натриевая соль бензилпенициллина – 200-300 ед/кг в сутки детям до 3-6 месяцев, более старшим – 300-500 ед/кг – через 3 часа, курс 5-7 дней.
Контроль — люмбальная функция (до 100кл. в 1мкл)
Левомицитин сукцинат ( менингококкцемия ) – 50-70-100 ед/кг в сут. 3-4 раза.
Менингит (отек мозга)
1 стадия — внутричерепная гипертензия (головная боль, рвота, возбуждение)
2 стадия – дислокация мозга (аритмия, брадикардия, патологическое дыхание, судороги, отсутствие зрачкового рефлекса.)
1 стадия — внутричерепная гипертензия
- Кислород
- Дегидратация — лазикс 0,5-1мл/кг, манитол- 10-15% р-р в/в 1 г/кг.
- Инфузия 20-50 мл/кг медленно, поляризующая смесь, гемодез. реополиглюкин.
- кавинтон 1мг/кг, трентал –5 мг/кг
- фенобарбитал – 3-5 мг/кг, седуксен 0,5 мг/кг, ПОМК – 50-100 мг/кг, 25р-р сернокислой магнезии 0,2-0,3 мл/кг
2 стадия — дислокация мозга:
- ИВЛ, головной конец опущен
- Лазикс, реополиглюкин, реоглюман.
- Свежезамороженная плазма — через 3 часа
- Дексазон
- Контрикал
- ГБО, плазмаферез.
- При улучшении состояния — ноотропил, актовегин, церебролизин, витамин
Выписка из стационара после одного отрицательного обследования слизи из носоглотки через 3 дня после окончания лечения. Реконвалисценты допускаются в детские учреждения после 1 отрицательного бактериологического обследования, проведенного не ранее, чем через 5 дней после выписки из стационара.
Исходы
При своевременно начатом лечении в 50% выздоровление. В 36% случаев развиваются функциональные нарушения : цереобростения или гипертензионный синдром, снижение памяти, раздражение, плаксивость, упрямство, периодически тремор век, рук, потливость, вегетодистония (при лечении проходит через 6-12 месяцев.) У 7,5% детей остаются очаговые поражения нервной системы (диэнцефальный синдром, эпилептиформные приступы, гемипарезы, глухота, задержка в психомоторном развитии, косоглазие, птоз, гидроцефалия.
Противоэпидемические мероприятия
- Экстренное в ЦСЭН.
- Карантин на детское учреждение до 10 дней.
- Бактериологическое обследование контактных. Носители изолируются и лечатся до 2-х кратного отрицательного анализа через дня
- По эпидемическим показаниям используют менингококковые полисахаридные вакцины.






Оставьте первый коментарий