Хронический бронхит — диффузное поражение слизистой оболочки бронхиального дерева, обусловленное длительным раздражением воздухоносных путей летучими поллютантами бытового или производственного характера и/или повреждением вирусно-бактериальной инфекцией, характеризующееся морфологической перестройкой эпителиальных структур слизистой оболочки и развитием воспалительного процесса, который сопровождается гиперсекрецией слизи и нарушением очистительной функции бронхов.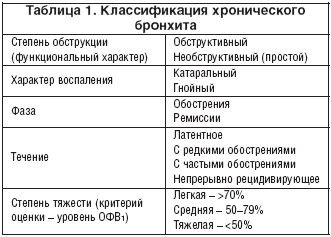
Симптомы и диагностика.
Основными субъективными симптомами является кашель, сухой, малопродуктивный , на чаще с мокротой, вначале эпизодический, продолжающийся несколько месяцев, а затем постоянный, по утрам («утренний кашель курильщика»), который обычно не считается патологией. При поражении мелких бронхов («немая зона» для кашлевых рецепторов) кашля может и не быть. Отделение мокроты небольшое , мокрота может быть слизистой, слизисто-гнойной, гнойной (чаще в период обострения), иногда с прожилками крови. Выделение мокроты может ‘ зависеть от интенсивности курения и положения тела пациента (в горизонтальном положении, ночью, кашель с мокротой обусловлен поступлением ее из мелких бронхов).
При ХБ поражаются главным образом крупные бронхи, обычно с поверхностной воспалительной инфильтрацией. Одышки и/или затруднения дыхания не наблюдается даже при значительной физической нагрузке. Она появляется намного позже кашля (в среднем на 10 лет), обычно не прогрессирует (бронхит без одышки).
Обострение ХБ чаще всего бывает после перенесенной ОРИ или на ее фоне, а также после переохлаждения, стрессов и воздействия других отрицательных факторов. Оно сопровождается субфебрильной температурой тела или лихорадкой, усилением кашля, увеличением количества мокроты, откашливаемой на протяжении суток, появлением или усилением одышки, а также признаков общей интоксикации. Откашливаемая мокрота нередко приобретает характер слизисто-гнойной или гнойной. Характерна повышенная потливость (особенно ночью) кожи лица и верхней половины грудной клетки.
При обострении отмечается умеренно выраженный воспалительный синдром со стороны общего и биохимического анализов крови: СОЭ может быть нормальной или увеличена умеренно (вследствие эритроцитоза иногда отмечается уменьшение СОЭ), лейкоцитоз обычно небольшой, так же как и сдвиг лейкоцитарной формулы влево, возможна эозинофилия как свидетельство аллергических проявлений, содержание общего белка и его фракций, СРБ, сиаловых кислот и серомукоида отражают степень активности процесса.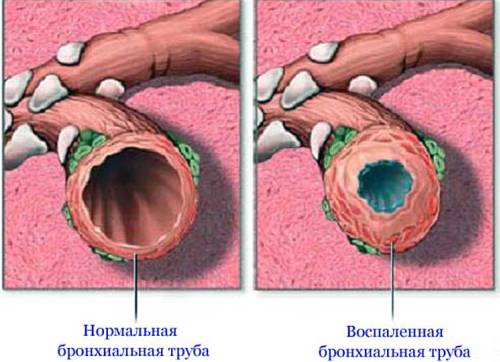
Непосредственное объективное исследование бронхолегочной системы в начальный период болезни патологических отклонений обычно не выявляет. В дальнейшем появляются изменения при аускультации: жестковатое дыхание (при развитии змфиземы легких — ослабленное везикулярное) и сухие рассеянные хрипы, тембр которых зависит от калибра пораженных бронхов. Свистящие хрипы, особенно хорошо слышимые на выдохе, характерны для поражения мелких бронхов. Если при обычном дыхании хрипы не выслушиваются, то аускультацию следует проводить в положении пациента лежа и обязательно при форсированном дыхании — хрипы могут выслушиваться только на выдохе. Изменения аускультативных данных обычно минимальны при хроническом бронхите в стадии ремиссии и наиболее выражены при обострении процесса, когда можно выслушать и влажные хрипы, калибр которых также зависит от уровня поражения бронхов. Влажные хрипы при ХБ могут исчезать после хорошего откашливания и выделения мокроты.
В далеко зашедших случаях имеются признаки дыхательной и сердечной (правожелудочковой) недостаточности — декомпенсированного легочного сердца: «теплый» акроцианоз, пастозность или отечность голеней и стоп, набухание шейных вен, пульсация в эпигастральной области за счет гипертрофированного правого желудочка, увеличение правых отделов сердца при перкуссии, расщепление I тона и акцент II тона над легочной артерией, возможны шумы над трикуспидальным клапаном при аускультации сердца.
Степени тяжести течения хронического бронхита:
- легкое течение: обострение 1 раз в год, недлительное, в период ремиссии сухой кашель и продуктивный по утрам (до 50 мл), одышка лишь при значительной физической нагрузке, дыхательная недостаточность 0-1-й степени, трудоспособность сохранена;
- среднетяжелое течение: обострение несколько раз в год, в период ремиссии постоянный продуктивный кашель от 50 до 100 мл, одышка при незначительной физической нагрузке, дыхательная недостаточность 2-3-й степени, трудоспособность снижена;
- тяжелое течение: обострение несколько раз в год, в период ремиссии постоянный продуктивный кашель с разным количеством мокроты; постоянная выраженная одышка разной степени, дыхательная недостаточность 3-й степени, трудоспособность утрачена.
Рентгенологическое исследование органов грудной клетки не имеет существенного значения в диагностике и определении фазы обострения ХБ. При длительно существующем бронхите рентгенографически часто выявляется тяжистость корней легких, особенно справа, некоторое усиление или усиление и деформация бронхо-сосудистого рисунка в прикорневых зонах. Рентгенологическое исследование органов грудной клетки оказывает существенную помощь в диагностике осложнений бронхита, а также в дифференциальной диагностике с другими заболеваниями бронхолегочной системы.
Целесообразно проводить общий анализ, микроскопическое и бактериологическое исследование мокроты, а также иммунологическое исследование сыворотки крови.
При цитологическом исследовании мокроты обычно выявляются:
- единичные альвеолярные макрофаги при выраженном обострении на фоне массы нейтрофильных лейкоцитов;
- значительное количество слизи, альвеолярные макрофаги и клетки бронхиального эпителия при умеренно выраженном воспалении наряду с нейтрофильными лейкоцитами в содержимом бронхов;
- слизистый бронхиальный секрет с преобладанием слущенных клеток бронхиального эпителия, незначительное число нейтрофилов и альвеолярных макрофагов при слабовыраженном воспалении.
В диагностике ХБ важное значение имеет исследование функции внешнего дыхания (ФВД), позволяющее уточнить диагноз, уровень поражения бронхов, наличие обструкции, степень тяжести заболевания, определить тактику лечения, оценку ее эффективности и прогноз.
При хроническом необструкгивном бронхите показатели ФВД обычно остаются в пределах нормы. В то же время у части пациентов (20-30%) в период обострения заболевания отмечается преходящая бронхообструкция на уровне крупных бронхов, характеризующаяся увеличением остаточного объема легких (ООЛ) при нормальных показателях общей емкости легких (ОЕЛ), ОФВр ЖЕЛ — функционально нестабильный бронхит.
Бронхоскопия имеет большое значение в диагностике ХБ и дифференциации его от заболеваний со сходной клинической симптоматикой. Бронхоскопия подтверждает наличие воспалительного процесса в бронхах, оценивает степень его активности, уровень поражения, выраженность функциональных нарушений трахеобронхиального дерева (стриктуры, опухоли и т.п.), обеспечивает возможность получения содержимого бронхов для микробиологического и цитологического исследований.
Диагностические критерии хронического бронхита:
- постоянное и длительное курение (индекс курения более 120, показатель «пачка — лет» — более 10);
- постоянный или периодический продуктивный кашель не менее трех месяцев в году на протяжении двух и более лет, который не отражается на самочувствии пациента и на его качестве жизни;
- «тяжесть» в грудной клетке;
- четко выраженная сезонность обострения (ранней весной и поздней осенью) и ремиссии;
- преимущественное поражение крупных (проксимальных) бронхов;
- возможное появление преходящей бронхиальной обструкции в фазу обострения бронхита.



Оставьте первый коментарий