Внебольничная пневмония — острое заболевание, возникшее во внебольничных условиях (вне стационара) либо позднее 4 недель после выписки из него или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациентов, не находившихся в домах сестринского ухода (отделениях длительного медицинского наблюдения) 14 суток и более, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Клиника и диагностика.
В типичных случаях ВП характеризуется внезапным началом с ознобом, высокой лихорадкой, болями в грудной клетке, кашлем с выделением «ржавой» или гнойной мокроты, одышкой. Пациенты также могут жаловаться на немотивированную слабость, утомляемость, сильное потоотделение по ночам, диспепсические проявления. У пациентов пожилого и старческого возраста обычно преобладают жалобы общего характера: сонливость, бред, спутанность сознания, беспокойство, нарушение цикла сна и бодрствования, ухудшение аппетита, тошнота, рвота и другие симптомы при слабой выраженности или отсутствии легочных симптомов.
При объективном осмотре пациента можно выявить бледность кожных покровов, иногда герпетические высыпания на губах, цианоз. Дыхание обычно учащено, нередко отставание пораженной половины грудной клетки при дыхании, здесь же — усиление голосового дрожания и бронхофонию. Классическим объективным признаком ВП является укорочение (притупление) перкуторного звука над пораженным участком легкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или крепитации, возможен шум трения плевры. Впрочем, примерно у 20% пациентов объективные признаки ВП могут отсутствовать.
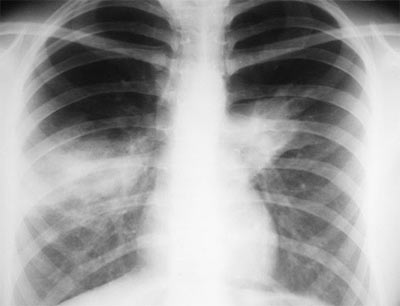
Рентгенологически выявляется очаговая инфильтрация легочной ткани в проекции доли (долей) или сегмента (сегментов).
Типичный синдром пневмонии обычно связан с наиболее распространенным возбудителем ВП — пневмококком (пневмококковая крупозная пневмония), иногда гемофильной палочкой, смешанной инфекцией.
В противоположность этому атипичная пневмония, чаще встречающаяся у лиц молодого возраста, начинается с продромальной симптоматики простудного заболевания: сухого кашля, мышечных болей, общей слабости, умеренной лихорадки, насморка, головной боли, тошноты и др. Позже появляется отделение слизисто-гнойной мокроты, возможна одышка. При физикальном исследовании выявляется локальное укорочение или притупление перкуторного звука, ослабленное или жесткое дыхание, звучные мелкопузырчатые влажные хрипы на ограниченном участке или отсутствие многих из этих признаков. Рентгенологически выявляемое наличие сливающихся очаговых теней различной формы небольших размеров (1-1,5 см) характерно для очаговой пневмонии (бронхопневмонии). Классическую атипичную пневмонию вызывают микоплазма, хламидии, легионелла и др.
Микоплазменная пневмония наблюдается у 20-30% всех случаев ВП у лиц детского, юношеского и молодого возраста. В старших возрастных группах встречается как исключение . Наряду со спорадическими случаями отмечаются и групповые (эпидемические) вспышки, в основном в организованных коллективах (учащиеся, военнослужащие).
Клинические особенности: напоминает ОРИ, развивается медленно, отмечаются приступы сухого кашля, аускультатив- но в легких — сухие хрипы (похоже на бронхит). Нередко шейная лимфаденопатия, полиморфные кожные сыпи, гепато- спленомегалия, буллезное воспаление барабанной перепонки, гемолитическая анемия и др. Рентгенологически обнаруживается неоднородная инфильтрация легочной ткани, локализующаяся преимущественно в нижних долях легких, причем имеет двусторонний характер. Массивная инфильтрация, полостные образования, плевральный выпот для микоплазменной пневмонии не характерны. Пневмоническая инфильтрация длительно разрешается, отставая от клинического выздоровления.
Хламидийная пневмония у взрослых вызывается Chlamydta pneumoniae. Заболевают преимущественно лица молодого возраста. Возможно бессимптомное или малосимптомное течение. Лихорадка и малопродуктивный приступообразный кашель у пациентов. Боли при глотании, осиплость голоса при выраженной гиперемии зева наблюдаются более чем у 1/3 пациентов, нередко являясь дебютными и/или наиболее характерными признаками заболевания. При рентгенографии грудной клетки выявляется мелкоочаговая (размером 2-3 см), иногда многофокусная инфильтрация легочной ткани. В периферической крови изменений обычно не наблюдается. Хламидийная пневмония протекает обычно нетяжело, но нередко отмечается затяжное течение.
Легионеллезная пневмония («болезнь легионеров»). Встречается у лиц среднего и пожилого возраста и практически никогда у детей. Продромальный период напоминает грипп (лихорадка, головная и мышечная боль, недомогание). Позже появляются кашель, обычно непродуктивный, и одышка. Кровохарканье и боли в грудной клетке плеврогенного характера наблюдаются с одинаковой частотой у каждого третьего пациента. Пневмония часто сопровождается неврологическими расстройствами — заторможенность, дезориентация, галлюцинации, периферическая нейропатия, нарушения сознания. Убедительна физикальная легочная симптоматика: локальная крепитация, консолидация легочной ткани (укорочение перкуторного звука, бронхиальное дыхание). Рентгенологические признаки неспецифичны — визуализируется очаговая пневмоническая инфильтрация, локализующаяся обычно в пределах одной доли легких, нередко ограниченный плевральный выпот и, напротив, нечасто (в поздней стадии) сформировавшиеся округлые образования в легких — предположительно септические эмболы. Процесс нормализации рентгенологической картины занимает длительное время, иногда несколько месяцев. В периферической крови — лейкоцитоз с нейтрофил- лезом и абсолютная лимфопения, значительное увеличение СОЭ. Биохимический анализ крови: гипербилирубинемия, повышенная активность аминотрансфераз, КФК, щелочной фосфатазы. В моче — гематурия и протеинурия.
Вирусные пневмонии. Отмечается четкая зависимость их развития в период эпидемического подъема ОРИ (грипп А и В, парагрипп, аденовирусная, респираторно-синцитиальная и энтеровирусная инфекции). Характеризуются преобладанием в клинической картине симптомов соответствующей инфекции (интоксикация, лихорадка, сухой кашель, фарингит, трахеит, ринит и др.) с быстрым присоединением бактериальной инфекции (пневмококк, стрептококк, стафилококк и др.), так что пневмония в основном является вирусно-бактериальной. Гриппозная пневмония с самого начала развивается как бронхопневмония, которая по площади поражения может быть дольковой или дольковой сливной, отличается тяжестью и длительностью течения. При тяжелой гриппозной пневмонии — выраженная интоксикация, кровохарканье, токсический отек легких, может быть геморрагический плеврит, лейкопения. В большинстве случаев наблюдается динамичность перкуторных и аускультативных данных в легких, редко выслушиваются крепитация и шум трения плевры. Рентгенологически — интерстициальный и пе- рибронхиальный характер поражений, при вирусно-бактериальной пневмонии — инфильтративные воспалительные очаги. В периферической крови — лейкопения, относительный лимфоцитоз, нормальная или ускоренная СОЭ.
Особенности пневмоний у пациентов с иммунодефицитами — быстрое прогрессирование и развитие осложнений.
Диагноз ВП является определенным при наличии рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух из следующих клиниколабораторных признаков («золотой стандарт»):
- остролихорадочное начало заболевания (температура тела выше 38 °С);
- кашель с мокротой;
- физикальные признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого/бронхиального дыхания, укорочения перкуторного звука);
- лейкоцитоз (более 10 • 109/л), реже лейкопения с палочкоядерным сдвигом (более 10%), нейтрофильный сдвиг (более 80%).
Показания к обязательной госпитализации:
- клинико-лабораторные признаки среднетяжелого и тяжелого течения ВП;
- невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях;
- возраст старше 60 лет;
- наличие сопутствующих заболеваний (ХОБЛ, бронхоэк- тазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, хроническая сердечная недостаточность, хронический алкоголизм, цирроз печени, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания);
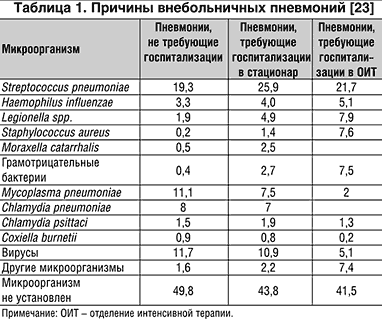
- неэффективность стартовой антибактериальной терапии.


Оставьте первый коментарий