Острая ревматическая лихорадка(ОРЛ)- системное заболевание соединительной ткани с преимущественным поражением ССС, развивающееся в связи с острой А-стрептококковой инфекцией у предрасположенных к нему лиц в возрасте 7-15 лет.
ОРЛ встречается во всех климато-географических поясах мира. Благодаря прогрессивным усилиям медицины всех стран отмечается постоянная тенденция снижения частоты ОРЛ. Однако, говорить о решении этой проблемы преждевременно, так она сохраняет свою актуальность. Пороки сердца, ассоциированные с ОРЛ, остаются одной из наиболее частых причин летальных исходов при сердечно-сосудистых заболеваниях среди больных до 35 лет в развивающихся странах мира. Последние 25 лет в нашей стране показатель распространенности ОРЛ снижается и в настоящее время составляет 0,2-0,8 на 1000 детского населения.
Причиной развития ОРЛ является вызванная В-гемолитическим стрептококком группы А инфекция(скарлатина, рожа). После перенесенного инфекционного процесса у части детей может развиться ОРЛ.
В первую очередь это связывают с вирулентностью штаммов, содержащим особый М-протеин. М-протеин представляет собой специфический белок, входящий в состав стрептококковой клеточной стенки, определяющий тропность микроорганизма к носоглотке, высокую контагиозность, индуцирующий продукцию типоспецифических антител. Он способен подавлять фагоцитоз стрептококка и обладает характерной генетической структурой, схожей с эпитопами тканей хозяина(миозином, синовией, мозгом, сарколеммальной мембраной).
Несомненно важное значение в патогенезе данного заболевания пренадлежит генетической предрасположенности. Так, после острой А-стрептококковой носоглоточной инфекции ОРЛ развивается не более, чем у 0,3% лиц в популяции, высокая семейная агрегация этого заболевания.
В ответ на стрептококковую инфекцию в организме развивается устойчивая гипериммунная реакция с продукцией антистрептококковых АТ: антистрептолизин-О (АСЛ-О), антистраптогиалуронидазы(АСГ)и др., принимающих участие в формировании ЦИК. Микроорганизм оказывает прямое и опосредованное повреждающее действие через АТ, синтезирующиеся стрептококком и перекрестно реагирующие с тканями “хозяина”. Под воздействием медиаторов воспаление(лимфокины, кинины, факторы хемотаксиса и т.д.) развивается сосудисто-экссудативная фаза острого воспаления. Ее исходом является развитие системная дезорганизация соединительной ткани, васкулиты, развитие умеренного фиброза. Основным патоморфологическим признаком ревмокардита является Ашофф-Талалаевские гранулема, состоящая из гистиоцитов, гиганских многоядерных клеток миогенного происхождения, кардиогистиоцитов, лимфоидных и плазматических клеток.
За последние 25-30 лет клиническая картина ОРЛ претерпела значительные изменения: реже встречаются тяжелые формы ревмокардита, уменьшилась частота и кратность повторных атак заболевания, отмечается тенденция к моносиндромной форме заболевания. Заболевание преимущественно встречается у детей школьного возраста. До 3 –х лет дети практически не болеют ревматизмом.
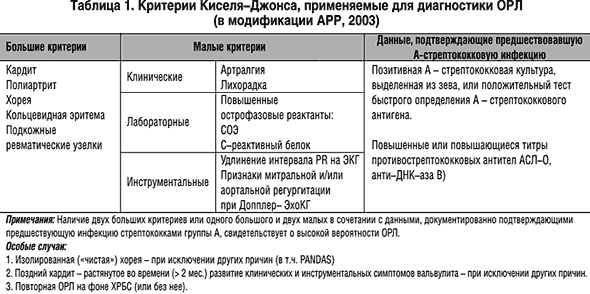
Клинические проявления ОРЛ возникают через 2-3 недели после перенесенной А-стрептококковой инфекции: отмечается лихорадка, симптомы интоксикации, суставной синдром, кардит и (или хорея).
Ревматический полиартрит(60-100%). Характерно: летучесть поражений с преимущественным вовлечением крупных и средних суставов, кратковременность и доброкачественность изменений. Чаще сочетается с хореей или поражением сердца.
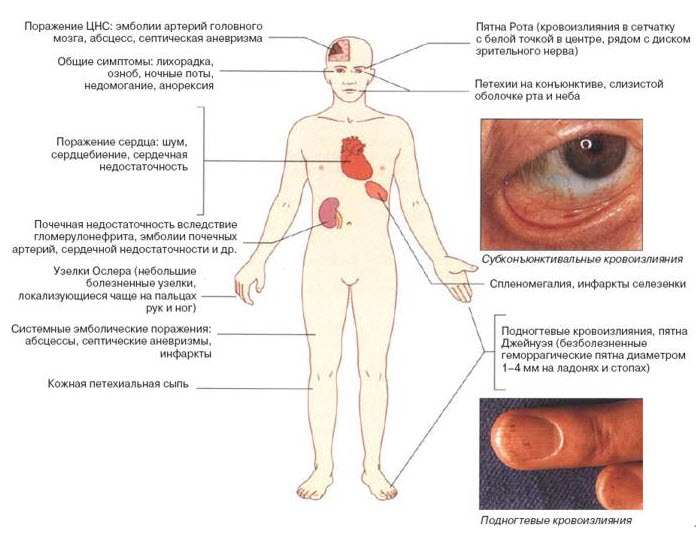
Ревмокардит определяет тяжесть течения и исход заболевания. При первой атаке встречается у 70-85% больных, при повторных атаках частота кардита увеличивается. Жалобы скудные, включают в основном проявления астенического синдрома(вялость, недомогание, повышенная утомляемость, раздражительность, эмоциональная лабильность). Лишь 4-6% детей имеют в дебюте боли в области сердца, сердцебиение. Объективно определяются: нарушение ритма(тахикардия, брадикардия), расширение границ сердца, приглушение тонов сердца, появление шумов. Основной критерий ревмокардита вальвулит в сочетании с миокардитом и (или) перикардитом. При поражении митрального клапана появляется длительный дующий систолический шум, связанный с ослабленным I тоном. Лучше всего прослушивается на верхушке сердца, проводится в левую подмышечную область. При вальвулите аортального клапана – протодиастолический шум, начинающийся сразу после II тона, высокочастотный, дующий, убывающего характера. Лучше выслушивается вдоль левого края грудины после глубокого вдоха при наклоне больного вперед.
На ЭКГ регистрируются нарушения ритма и проводимости, миграция водителя ритма, экстрасистолия, признаки перегрузки левых отделов сердца. ЭХО-Кг определяется рыхлость и утолщение эхосигнала от створок пораженного клапана, ограничение их подвижности, нарушение сократительной функции миокарда. При рентгенологическом исследовании у детей с вальвулитом определяется соответственно “митральная” или “аортальная” конфигурация сердца.
Клапанные поражения играют основную роль в формировании пороков сердца у детей.
Малая хорея поражает в основном девочек 6-15 лет(12-17%). Заболевание начинается постепенно. Появляются и прогрессируют признаки астено-вегетативного синдрома. Затем присоединяются гиперкинезы, нарушение статики и координации движений, мышечная гипотония, психопатологические явления. Объективно выявляются непроизвольное подергивание мышц лица и конечностей, гримасничанье, усиливающиеся при волнении, невнятная речь, нарушение почерка, походки, нечеткое выполнение координационных проб. При первичной атаке ревматизма может протекать изолированно, иногда сочетается с равмокардитом.
Кольцевидная (анулярная эритема) наблюдается у 5-13% детей в виде бледнорозовых кольцевидных высыпаний разных размеров. Локализация – туловище и проксимальные отделы конечностей. Никогда – на лице.
Ревматические узелки в последние годы встречаются редко у 1-3 % детей. Поражение серозных оболочек и внутренних органов в настоящее время отмечается только при тяжелом течении РЛ, имеет быстрое обратное развитие на фоне противоспалительной терапии.
Диагностика
В активную фазу лабораторные изменения при ОРЛ характеризуются выраженной воспалительной и иммунопатологической реакцией. В периферической крови определяется лейкоцитоз со сдвигом влево, увеличение СОЭ, появление С-реактивного белка, диспротеинемия с увеличением g-глобулинов и снижением альбуминов.
Лабораторные исследования подтверждают активную А-стрептококковую инфекцию, предшествовавшую развитию заболевания (микробиологические исследования, определение АГ стрепококка). Серодиагностика позволяет выявить повышенные или повышающиеся в динамике титры противострептококковых АТ (антистрептолизин-О, антидезоксирибонуклеаза-В, антистрептогиалуронидаза).
Дифференциальная диагностика: функциональные кардиопатии, неревматические кардиты, инфекционный эндокардит, пролапс митрального клапана, реактивные артриты, ЮРА, системные заболевания соединительной ткани, болезнь Лайма и т.д. Диагноз малой хореи требует исключения функциональных тиков, гиперкинезов(антифосфолипидный синдром, СКВ, опухолях мозга, и т.д.).
Лечение
Включает этиотропную, потивовоспалительную, сиптоматическую терапию. Этапное лечение предусматривает лечение острого периода в стационаре(I этап), долечивание и реабилитация в местном ревматологическом санатории(II этап), катамнестическое наблюдение в кардиоревматологическом диспансере(III этап).
Этиотропная терапия направлена на эрадикацию (удаление) в-гемолитического стрептококка группы А. Основной препарат- бензилпенициллин в суточной дозе 400000-600000 у детей, 1500000-4000000 ЕД у подростков в течение 14 суток. Затем переходят на дюрантную форму препарата(бензатин бензилпенициллин).
В случае непереносимости препаратов ряда пенициллина назначают цефалоспорины I поколения(цефадроксил), макролидов(спирамицин, азитромицин, рокситромицин, кларитромицин), линкозаминов(линкомицин, клиндамицин).
Патогенетическая терапия заключается в применении глюкокортикостероидов и НПВС (индометацин, диклофенак). ГЛК применяют у детей при ярко и умеренно выраженном ревмокардите, хорее, серозитах(доза 0,7-0,8 мг/кг/сутки, с последующим снижением дозы каждые 5-7 дней после достижения терапевтического эффекта).
При первичном ревмокардите с поражением клапанного препарата, затяжном течении атаки целесообразно использовать препараты хинолинового ряда(делагил, плаквенил).
Профилактика
Первичная: своевременная диагностика и адекватная терапия активной А-стрептококковой инфекции верхних дыхательных путей.
Вторичная направлена на предупреждение повторных атак и прогрессирование заболевания у лиц, перенесших ОРЛ. Оптимальным считается применение пенициллина пролонгированного действия(ретарпен, экстенциллин) круглогодично. Профилактика проводится всем лицам, перенесшим ОРЛ, ежемесячно в течение 5 лет.



Оставьте первый коментарий