Корь — острое инфекционное заболевание, характеризуется высокой контагиозностью, интоксикацией, катаром верхних дыхательных путей, слизистых оболочек глаз и характерной пятнисто-папулезной сыпью с этапными высыпаниями.
Возбудитель кори (Polinosa morbillarum) — РНК-содержащий вирус из семейства парамиксовирусов, малоустойчив во внешней среде, но чувствителен к действию ультрафиолетовых лучей и нагреванию при 150° С.
Источником инфекции является только больной человек. Передача вируса происходит воздушно-капельным пугем. С током воздуха в капельках слизи вирус распространяется при кашле и чихании на значительные расстояния в пределах одного учреждения. Больные корью заразны с последних дней инкубационного периода, весь катаральный период и до 5 дня от начала высыпаний. При развитии пневмонии возможно удлинение заразного периода до 10 дня от появления сыпи.
Восприимчивость к кори всеобщая, за исключением детей в возрасте до 3 мес. при условии, что мать ребенка болела корью. После перенесенной инфекции остается, как правило, стойкий пожизненный иммунитет.
Симптомы
Инкубационный период кори продолжается от 8 до 17-ти дней. В случае применения накануне иммуноглобулина, препаратов крови он может удлиняться до 21 дня.
Для кори характерны 4 периода: начальный или катаральный (продромальный), высыпания, пигментации, реконвалесценции.
В начальном периоде повышается температура тела до 38°-39° С, появляются катаральные симптомы, конъюнктивит, осиплость голоса, сухой грубый, «лающий» кашель, нарушается общее состояние: ребенок становится вялым, беспокойным, капризным, ухудшается сон, снижается аппетит, могут появиться боли в животе и жидкий стул.
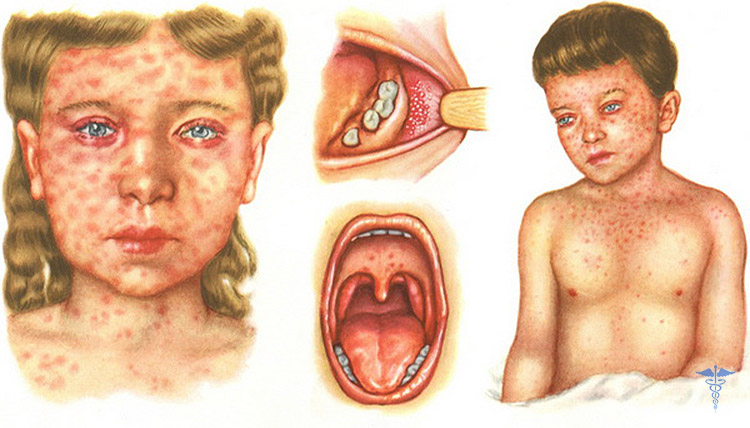
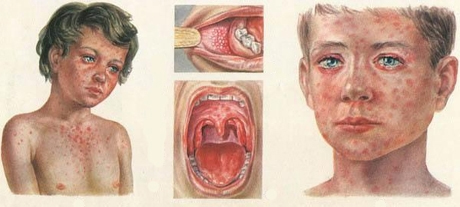
За 1-2 дня до высыпаний на коже, на слизистой оболочке мягкого и твердого неба появляется коревая энантема в виде розово-красных пятен размерами от одного до нескольких миллиметров в диаметре, неправильной формы, склонная к слиянию.
В эти же сроки на гиперемированной слизистой щек напротив малых коренных зубов появляются пятна Бельского-Филатова-Коп-лика. Они представляют собой мелкие, размером около 1 мм в диаметре, серовато-беловатые скопления некротизированного эпителия, слегка выступающие над поверхностью и окруженные венчиком гиперемии. Элементы расположены группами, но между собой не сливаются, попытки снять их тампоном не удаются. Пятна Бельского-Филатова-Конлика являются патогномоничным симптомом кори, который позволяет ставить диагноз уже в катаральном периоде болезни (в 100%).
Иногда в катаральном периоде кори на коже может появиться необильная и слабо выраженная точечная скарлатиноподобная сыпь, которая исчезает при появлении коревой сыпи. Продолжительность катарального периода обычно 3-4 дня.
На 4—5 день болезни начинается период высыпаний, который характеризуется усилением токсикоза и появлением экзантемы. Типичным для кори является этапность высыпаний. В первый день этого периода на коже за ушами, на шее, волосистой части головы и лице появляются розеолы или розеоло-папулы розового цвета, которые могут сливаться, превращаясь в крупные макуло-папулы пурпурного цвета. Характерно лицо ребенка: одутловатое, веки отечные, черты лица грубые с обильной сливной сыпью. На второй день такая же сыпь появляется на туловище и верхних конечностях и на третий день — на нижних конечностях.
На высоте высыпаний максимально выражены явления токсикоза, лихорадка, усиливаются катаральные явления, кашель, появляется дисфункция кишечника. Сыпь держится в среднем 3 дня, затем начинает угасать.
В периоде пигментации происходит угасание сыпи в той же последовательности, в какой она появилась: сначала — на лице, затем — на туловище и, в последнюю очередь, на нижних конечностях. Этот период болезни сопровождается улучшением общего состояния больного, нормализацией температуры тела. Пигментация может сохраняться на протяжении 2-х недель.
Одновременно с пигментацией появляется отрубиевидное шелушение кожи, наиболее выраженное на лице и туловище, которое продолжается в течение 7-10 дней. На коже ладоней и стоп шелушения нет.
В периоде реконвалесценции у больного длительно сохраняются астения и анергия.
Критериями тяжести кори являются выраженность интоксикации и развитие осложнений.
Кроме типичной кори выделяют атипичные формы. Митигированная корь возникает в случаях введения контактным детям препаратов, содержащих антитела. При этом инкубационный период удлиняется до 21 дня, интоксикация и катаральные явления выражены слабо, пятна Филатова-Коплика могут отсутствовать, сыпь скудная, мелкая, бледная, этапности высыпаний может не бьггь или нарушается ее последовательность (одновременно по всей поверхности туловища или имеет восходящую последовательность).
Формы кори с агравированными симптомами: гипертоксическая, геморрагическая, злокачественная, в настоящее время не встречаются.
Корь у привитых может возникнуть у детей, привитых живой коревой вакциной при ослаблении поствакцинального иммунитета. Протекает как легкая, реже — как среднетяжелая типичная форма кори.
Основные диагностические признаки кори:
- Эпиданамнез — контакт с больным корью, воздушно-капельный путь передачи, осенне-зимняя сезонность, высокая восприимчивость.
- Наличие 4-х периодов в течении болезни — катарального, высыпаний, пигментации, реконвалесценции.
- Появление в катаральном периоде кори патогномоничного симптома — пятен Бельского-Фипатова-Коплика, отека, разрыхленности и гиперемии слизистой оболочки полости рта, а также конъюнктивита, светобоязни (блефароспазма).
- Характерна этапноть высыпаний, распространение сыпи, начиная с лица, на туловище и конечности в течение 3—4 дней.
- Характерна пятнисто-папулезная сыпь с тенденцией к слиянию на неизмененном фоне кожи, при ее угасании появляется бурая пигментация и отрубиевидиое шелушение.
Особенности кори у детей первого года жизни
- У детей первых 3-х месяцев жизни имеется врожденный иммунитет, полученный от матери, перенесшей корь или привитой. При отсутствии такового ребенок восприимчив к кори с первых дней жизни.
- В возрасте 6-10 мес. дети становятся восприимчивы к кори в результате снижения материнского иммунитета и могут заболеть как митигированной, так и типичной формой кори.
- Тяжесть течения кори у детей первого года жизни в большей степени определяется не клиническими проявлениями кори, а присоединением бактериальных осложнений.
Осложнения
Ларингит, круп (стеноз гортани), отит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит, гепатит, лимфаденит, мезентериальный лимфаденит.
Лабораторная диагностика
- Общий анализ крови. В периферической крови выявляется лейкопения, нейтропения, лимфоцитоз, снижение эозинофилов и моноцитов, умеренно повышенная СОЭ.
- Вирусологический метод. С первых дней болезни проводят исследование смывов из носоглотки с целью выделения вируса в культуре ткани. Метод сложен, используется редко.
- Серологический метод. Исследуют парные сыворотки в РСК, РТГА или РПГА (первая сыворотка берется в катаральном периоде или до 3 дня высыпаний, вторая — через 10-14 дней) с целью обнаружения антител и нарастания их титра. Применяют также ИФА, с помощью которого выявляют антитела к вирусу кори класса IgM и IgG. Первые указывают на острый процесс, вторые — на перенесенную ранее инфекцию.
- Иммунофлуоресцентпый метод. В конце продромального периода и в периоде высыпания проводят исследование мазков-отпечатков со слизистой оболочки носа, обработанных специфической люминесцентной сывороткой с целью выявления антигенов вируса кори.
Лечение
Специфической этиотропной терапии нет. В тяжелых случаях вводят противокоревой гамма-глобулин. Используют препараты интерферона (лейкинферон).
Антибактериальная терапия (преимущественно пенициллин и его производные) показана при подозрении на развитие осложнений у детей первых 3-х лет жизни, у остальных — при доказанной бактериальной природе осложнений, а также в тяжелых случаях и у детей с хроническими очагами инфекции (хронический бронхит, пиелонефрит и т.д.).
Симптоматическая терапия (жаропонижающие, противокашлевые средства, витамины, антигистаминные препараты) назначается по показаниям.





Оставьте первый коментарий