По установлении диагноза намечается консервативное лечение, которое одновременно является лечением динамической кишечной непроходимости и предоперационной подготовкой при механической кишечной непроходимости. Нередко, преимущественно в начальной стадии заболевания, проведение консервативных мероприятий приносит успех и при некоторых видах механической непроходимости, как то: при обтурации кишечника глистами, инвагинации кишечниха, завороте и тд.
Консервативные мероприятия включают в себя:
- опорожнение желудочно-кишечного тракта, для чего промывается желудок, ставится очистительная клизма (иногда сифонная);
- воздействие на вегетативную нервную систему (паранофральная новокаиновая блокада и т.д.);
- воздействие на другие органы и системы с целью улучшения общего состояния больного, дезинтоксикации, нормализации водно-солевого обмена и др.
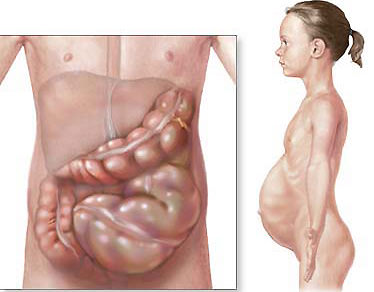
При отсутствии в течение ближайших 2-3 часов эффекта от проводимой терапии решается вопрос об операции.
Операция обычно проводится под общей анестезией (наркозом), в ряде случаев — под эпидуральной анестезией.
При лапаротомии устраняются причины, вызвавшие кишечную непроходимость (рассечение спаек, развертывание заворота, узла, расправление инвагината и тд).
При установлении нежизнеспособности участка кишки производится резекция в пределах жизнеспособного участка. У крайне тяжелых больных после резекции нежизнеспособной части кишки проводится выведение обоих концов стом на переднюю брюшную стенку. Во время операции щадящими методами проводится опорожнение кишечника. Одним из наиболее эффективных методов интубации является трансназальное введение двухпросветного зонда (зонд Миллера-Эбота), который обсспечиваеь опорожнение кишечника и в послеоперационном периоде.
У ряда больных с резко выраженной тонкокишечной непроходимостью для декомпрессии кишечника в послеоперационном периоде целесообразно наложение двуствольной илеостомы или цекостомы с дренированием приводящего отдела трубкой по Житнюку.
У больных после операции по поводу кишечной непроходимости могут наступить явления тяжелого пареза кишечника, легочные и сердечно-сосудистые расстройства, нарушения функций печени, почек и тх Для их профилактики соблюдаются следующие принципы интенсивной терапии:
- восстановление и поддержание нормального объема и состава внутриклеточной жидкости и циркулирующей крови;
- дезинтоксикация;
- улучшение реологических свойств крови;
- парентеральное питание;
- восстановление моторной функции кишечника;
- нормализация электролитного обмена и кислотно-основного состояния;
- антибактериальная терапия;
- нормализация сердечной деятельности, микроциркуляции;
- уменьшение протеолитической активности крови;
- борьба с гипоксией;
- стимуляция иммуноэащитных сил организма.

Для этого в предоперационном и послеоперационном периодах внутривенно вводятся физиологический раствор, глюкоза, плазма, неоком- пенсан, гемодез, аминокислоты, рибофлавин, другие солевые препараты и т.д. Вводятся сердечно-сосудистые средства, гормоны. Все это направлено на устранение волемических нарушений, степень которых определяется показателями ОЦК и его компонентов. Основными критериями оценки достаточности инфузионной терапии и ее темпа являются показатели центрального венозного давления (ЦВД), гематокрита, частоты пульса, почасового диуреза. Для комплексной оценки проводимой терапии необходимо мониторное наблюдение. Среди лечебных мероприятий особое место, учитывая процент гнойных осложнений, занимает антибиотикотерапия, которая должна начинаться еще в дооперациокном периоде. Используются антибиотики широкого спектра действия. Учитывая наличие анаэробной инфекции, целесообразно назначение трихопола. Дезинтоксикация в послеоперационном периоде проводится с помощью методов гемосорбции, лимфосорбции и энтеросорбции.
ПРОГНОЗ
Прогноз исхода заболевания зависит от причины, вызвавшей кишечную непроходимость, возраста больного, сопутствующих— заболеваний, адекватности проводимого лечения.
Летальность, несмотря на прогресс в лечении, остается высокой и составляет, поданным литературы, от 10до 15%.


Оставьте первый коментарий