ЦИСТИТ — это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке.
ЖАЛОБЫ
Признаки острого цистита — частое болезненное мочеиспускание малыми порциями мочи, боль в проекции мочевого пузыря, императивные позывы к мочеиспусканию; иногда ложные позывы на мочеиспускание, примесь крови в моче (особенно в последней порции). Характерно острое начало. При наличии двух обострений в течение полугода или трех — в течение года говорят о хроническом рецидивирующем цистите.
Заполнение дневников мочеиспускания является важным этапом обследования больных, длительное время страдающих дизурией.
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Несмотря на определённое беспокойство, причиняемое пациентам, для цистита не характерно тяжёлое их состояние. Часто пальпация в надлобковой области в проекции мочевого пузыря болезненна в той или иной степени. Тяжёлое состояние пациента с признаками интоксикации (тахикардия, рвота, лихорадка) обычно характерно для острого цистита язвенно-фибринозной и гангренозной форм, возникающих у больных с выраженным иммунодефицитом, а также осложняющегося пиелонефритом. Болезненность при вагинальном исследовании характерна для заболеваний женских половых органов (вагинит, аднексит, сальпингит и др.).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
При неосложнённом цистите обязательно проведение общего анализа мочи (иногда выполняется с помощью тест-полосок), при этом характерны выраженная лейкоцитурия, бактериурия, незначительная протеинурия, гематурия не всегда различной степени выраженности. Бактериологическое исследование мочи при остром неосложнённом цистите не проводят, так как в 85–90% случаев возбудителем заболевания являются E. coli, реже другие грамотрицательные бактерии. Эмпирическая терапия высокоэффективна. При неэффективности эмпирической терапии бактериологический анализ мочи с определением чувствительности микроба к антибактериальным препаратам существенно облегчит выбор следующего препарата.
Обследование при осложнённом или рецидивирующем цистите, помимо общего анализа мочи, включает:
▪ бактериологическое исследование мочи, которое проводят для точного выявления возбудителя и его чувствительности к антибактериальным лекарственным средствам;
▪ обследование на инфекции, передаваемые половым путём (ПЦР из двух локусов — уретра, цервикальный канал);
▪ обследование на вирусные инфекции (ИФА для определения иммуноглобулинов к герпесу, цитомегаловирусу), мазок и посев отделяемого из влагалища с количественным определением лактобактерий) для исключения дисбиоза.
●Анализ мочи с использованием тест-полосок — альтернатива общему анализу мочи, который используется для постановки диагноза острого неосложненного цистита.
● Посев мочи рекомендован в следующих случаях: при подозрении на острый пиелонефрит; при цистите с симптомами, которые не купируются или рецидивируют в течение 2–4 недель после окончания лечения; у женщин с атипичными симптомами.
● Бактериурия >103 КОЕ/мл служит микробиологическим подтверждением диагноза у женщин с симптомами острого неосложненного цистита
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Инструментальные вмешательства при остром цистите или обострении рецидивирующего цистита противопоказаны.
УЗИ почек или органов малого таза, экскреторную урографию, цистоуретрографию, КТ или МРТ малого таза проводят при подозрении на камень, опухолевые или другие заболевания, требующие оперативного вмешательства, а также при рецидивах мочевой инфекции и отсутствии положительной динамики на антимикробную терапию.
УЗИ почек и мочевого пузыря показано всем больным, страдающим рецидивирующим циститом, хотя его диагностическая ценность при цистите невелика. Для выполнения УЗИ требуется наполнение мочевого пузыря мочой (не менее 100 мл), вследствие чего при императивных позывах на мочеиспускание выполнить его технически не удаётся. При цистите можно увидеть утолщённую, отёчную слизистую мочевого пузыря, однако главная задача УЗИ — исключение опухоли мочевого пузыря; камня предпузырного или интрамурального отдела мочеточника, который может вызывать дизурию; остаточной мочи, что может иметь место при пролапсе тазовых органов у женщин, склеротических изменениях в шейке мочевого пузыря, псевдополипах.
Обзорную и экскреторную урографию проводят при необходимости определения состояния почек и мочевого пузыря, например при подозрении на камень или опухоль мочевыводящих путей.
Цистоскопия при активном воспалении противопоказана. При рецидивирующем цистите, гематурии, а также при подозрении на новообразование или туберкулёз мочевого пузыря показана цистоскопия с биопсией из подозрительных участков.
Уродинамическое исследование (урофлоуметрия с определением остаточной мочи) показано больным, длительное время страдающим учащённым мочеиспусканием, при отсутствии эффекта от проводимого лечения.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Если клиническая картина цистита характерна, никакого дифференциального диагноза не требуется — терапию назначают сразу.
При учащённом мочеиспускании необходимо исключить истинную полиурию, определив порцию мочи, выделяемую единовременно. Учащённое мочеиспускание может быть обусловлено камнем нижней трети мочеточника, однако дизурии, как правило, предшествует эпизод выраженной боли (почечная колика), а УЗИ при расположении камня в интрамуральном отделе мочеточника может выявить конкремент и неизменённую стенку мочевого пузыря, за исключением области устья мочеточника на стороне поражения.
В сомнительной ситуации выполняют экскреторную урографию, которая может выявить стаз контрастного вещества над конкрементом в мочеточнике.
У мужчин дизурия в большинстве случаев связана с заболеваниями предстательной железы, а цистит почти всегда вторичен.
При выраженной гематурии на фоне острого цистита необходимо исключить опухоль мочевыводящих путей, туберкулёз, форникальное кровотечение, реже болезнь Берже или другие нефрологические заболевания. При неугрожающей жизни гематурии, нехарактерной для цистита, сначала купируют острое воспаление, а затем, если сомнения сохранились, проводят необходимое обследование.
Простатит, везикулит, уретрит, аднексит и ряд других заболеваний имеют специфическую клиническую картину, но одновременно могут сочетаться с циститом. Эффективность эмпирической терапии определяется чувствительностью возбудителя к назначенному препарату, поэтому при её назначении важнее выбрать адекватный препарат на основании знания наиболее вероятного возбудителя заболевания, чем поставить топический диагноз воспалительного процесса.
Болезненное учащённое мочеиспускание может встречаться без признаков активного воспаления мочевого пузыря и быть связано с нарушением нервной регуляции акта мочеиспускания или органической инфравезикальной обструкцией. Общий анализ мочи позволяет исключить поражение слизистой оболочки пузыря. Для исключения инфравезикальной обструкции проводят урофлоуметрию, при остающихся сомнениях можно выполнить цистоскопию и убедиться в отсутствии поражения слизистой оболочки мочевого пузыря. Неврологическое происхождение дизурии также подтверждают исследованием уродинамики, по результатам которого определяют функциональный диагноз и назначают соответствующее патогенетическое лечение. Полное обследование таких больных обязательно включает рентгенографию поясничного и крестцового отделов позвоночника в двух проекциях, а иногда и их КТ или МРТ.
Дополнительный, очень характерный признак острого цистита — быстрый эффект от антибактериальной терапии.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Диета с исключением солёной, острой, раздражающей пищи (стол №10); питьё, достаточное для поддержания диуреза 2000–2500 мл (после разрешения дизурии). При рецидивирующем цистите — инстилляции препаратов в мочевой пузырь вне стадии обострения. Фитотерапия при цистите самостоятельного значения не имеет, но широко используется как вспомогательное лечение, на этапе долечивания.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Острый неосложнённый бактериальный цистит у большинства небеременных эффективно лечат в амбулаторных условиях антибактериальными препаратами, назначаемыми эмпирически. Продолжительность терапии острого несложнённого цистита — 1–3–5–7 сут — зависит от выбранного препарата и отсутствия или наличия факторов риска.
Показания к 7-дневному курсу антибактериальной терапии острого цистита
● Беременность.
● Возраст старше 65 лет.
● ИМП у мужчин.
● Рецидив инфекции.
● Сахарный диабет.
ЭМПИРИЧЕСКАЯ ТЕРАПИЯ
Цистит острый (неосложнённый), развившийся у ранее здоровой женщины без тяжёлых сопутствующих заболеваний 
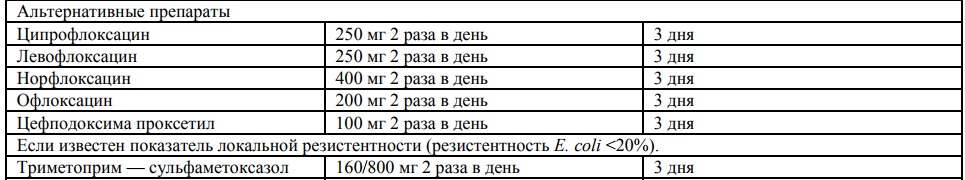
Препараты выбора: фосфомицина трометамол (монурал) 3 г однократно; фуразидина калиевая соль с карбонатом магния (фурамаг) по 100 мг 3 раза в день — 5 дней; альтернативные препараты — фторхинолоны: норфлоксацин (нолицин) по 400 мг 2 раза 3 дня; амоксициллин/клавуланат 500/125 мг 3 раза в сутки — 5 сут, цефиксим (цефорал) 400 мг 1 раз в сутки — 5 сут, цефтибутен400 мг 1 раз в сутки — 5 сут.
Цистит после случайного полового акта или у пациента, ведущего беспорядочную половую жизнь (ситуация, когда высока вероятность инфекции, передаваемой половым путем).
Препараты выбора: офлоксацин, левофлоксацин в сочетании с любым нитроимидазолом. Если при бактериоскопии выявлен грамположительный диплококк, дополнительно назначается цефтриаксон однократно.
Цистит у больного с нейрогенным мочевым пузырём, аномалией мочевых путей, длительно стоящим цистостомическим дренажом на фоне его неадекватной функции.
Эмпирическая терапия определяется ранее назначенными антибактериальными средствами. Препарат выбора должен попадать в «пробелы их спектра». Обычно назначается ципрофлоксацин. Если же больной уже получал фторхинолоны с сомнительным эффектом или обострение развилось на фоне их приёма, то необходимы антибиотики антисинегнойного ряда — базовый препарат цефтазидим.
При рецидивирующем цистите показано патогенетическое и этиологическое лечение.
ПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ
Коррекция анатомических нарушений: пациенткам, у которых хронический цистит развился на фоне вагинализации наружного отверстия уретры, показана операция транспозиции уретры, рассечение уретрогименальных спаек вне обострения хронического процесса. При наличии псевдополипов в шейке мочевого пузыря — трансуретральная электрорезекция или вапоризация псевдополипов.
Лечение ИППП: макролиды (джозамицин, азитромицин, мидекамицин), тетрациклины (доксициклин), фторхинолоны (моксифлоксацин, левофлоксацин, офлоксацин).
При исключении ИППП — посткоитальная профилактика.
Лечение воспалительных и дисбиотических гинекологических заболеваний:
● Гормонозаместительная терапия у женщин в постменопаузальном периоде — периуретральное или интравагинальное применение гормональных кремов, содержащих эстрогены.
● Применение вакцин и неспецифических иммуномодуляторов — уроваксом, метилурацил.
● Внутрипузырная терапия: мукополисахариды (гепарин 25000 ЕД на одну процедуру) в сочетании с местным анестетиком (лидокаин 2% — 2 мл, общий объём раствора доводится до 20 мл добавлением физиологического раствора). Длительность терапии от 1 до 3 мес.
● Применение растительных препаратов в качестве метода профилактики рецидивов инфекции мочевых путей и на этапе амбулаторного долечивания.
Этиологическое лечение — антибактериальная терапия.
Длительная (до 7–10 дней). Выбор препарата с учётом выделенного возбудителя и антибиотикограммы. Назначение антибиотиков с бактерицидным действием.
Препараты выбора:
▪ при исключении ИППП: фосфомицина трометамол, фторхинолоны (ципрофлоксацин, левофлоксацин), защищённые пенициллины (амоксициллин/клавуланат), цефалоспорины III поколения (цефиксим, цефтибутен);
▪ при наличии ИППП: макролиды (джозамицин, азитромицин), тетрациклины (доксициклин), фторхинолоны (левофлоксацин, офлоксацин). Рост резистентности основных возбудителей рецидивирующих инфекций нижних мочевых путей к фторхинолонам заставляет ограничивать их применение, поэтому расширяются показания к применению фосфомицина трометамола длительными курсами (3 г 1 раз в 10 дней в течение 3 мес).




Оставьте первый коментарий