ВНУТРИУТРОБНЫЙ РОСТ ПЛОДА
Динамика роста плода в матке обеспечивается взаимодействием генетического потенциала каждого индивидуального плода и внутриматочной средой, связанной в первую очередь с функцией плаценты и гомеостазом матери.
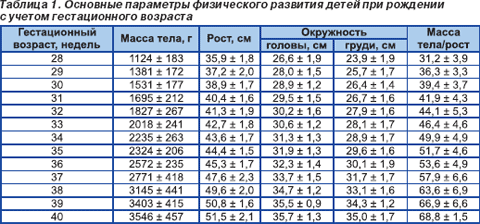
Несоответствие размеров плода фактическому сроку беременности определяется понятием «задержка внутриутробного развития» (ЗВУР) плода. Международным критерием ЗВУР является масса тела и/или рост плода, меньшие, чем нормальные для данного гестационного возраста (10-й центиль и ниже). Синдром ЗВУР — одно из клинических проявлений плацентарной недостаточности.
Плацента — внезародышевый орган, за счет которого устанавливается связь зародыша с организмом матери. Формирование плаценты начинается на 3-й неделе, когда во вторичные (эпителиомезенхимные) ворсины, начинают врастать сосуды, образуя третичные ворсины, и заканчивается в 14-16 нед беременности.
В плаценте различают зародышевую и материнскую часть.
Плодная часть представлена ветвистым хорионом и приросшей к нему амниотической оболочкой, а материнская — видоизмененной базальной частью эндометрия.
Зародышевая часть плаценты к концу 3-го месяца представлена ветвящейся хориальной пластинкой, состоящей из волокнистой (коллагеновой) соединительной ткани, покрытой цито- и син- цитиотрофобластом. Ветвящиеся ворсины хориона хорошо развиты лишь со стороны, обращенной к миометрию. Здесь они проходят через всю толщу плаценты и своими вершинами погружаются в базальную часть разрушенного эндометрия.
Структурно-функциональной единицей сформированной плаценты является котиледон, образованный стволовой ворсиной и ее вторичными и третичными разветвлениями. Общее количество котиледонов в плаценте достигает 200.
Материнская часть плаценты представлена базальной пластинкой и соединительнотканными септами, отделяющими котиледоны друг от друга, а также лакунами, заполненными материнской кровью.
Кровь в лакунах непрерывно обновляется. Она поступает из маточных артерий, входящих сюда из мышечной оболочки матки. Эти артерии идут по плацентарным перегородкам и открываются в лакуны. Материнская кровь оттекает от плаценты по венам, берущим начало от лакун.
Кровь матери и кровь плода циркулирует по самостоятельным сосудистым системам и не смешивается между собой.
Плацента выполняет трофическую (питательную), экскреторную (выделительная функция для плода), эндокринную (вырабатывает хорионический гонадотропин, прогестерон, пролактин, эстрогены), защитную (включая иммунологическую защиту) функции.
Значение хорионического гонадотропина :
- Стимулирует продукцию прогестерона желтым телом.
- Участвует в иммунологической защите — угнетает материнские лимфоциты.
- Стимулирует лейдиговые клетки плодов мужского пола и продукцию тестостерона.
- Определяет развитие мужских половых органов.
- Является ранним маркером беременности.
- Является критерием оценки эффективности лечения трофобластической опухоли, а также индуктором овуляции
Значение пролактина :
- Участвует в иммунологической защите — угнетает материнские лимфоциты.
- Стимулирует липолиз и повышает концентрацию свободных жирных кислот.
- Ингибирует глюконеогенез матери.
- Увеличивает уровень инсулина в плазме.
- Стимулирует синтез белков и аминокислот вследствие инсулиногенного эффекта.
- Концентрация пролактина зависит от массы плаценты.
Амниотическая оболочка. Она бессосудистая и образует самую внутреннюю стенку вместилища плода. Основная его функция — выработка околоплодных вод, обеспечивающих среду для развивающегося организма и предохраняющих его от механического повреждения. Эпителий амниона, обращенный в его полость, выделяет околоплодные воды, а также принимает участие в обратном всасывании их. При этом в эпителии амниона, покрывающем плацентарный диск, имеет место преимущественно секреция, а в эпителии внеплацентарного амниона — преимущественно резорбция околоплодных вод. Амниотическая жидкость создает необходимую для развития зародыша водную среду, поддерживая до конца беременности необходимый состав и концентрацию солей в околоплодной жидкости. Амнион выполняет также защитную функцию, предупреждая попадание в плод повреждающих и чужеродных агентов.
Амнион рыхло связан с хорионом, в котором располагаются сосуды плода. Его прикрепление к хориону происходит примерно на 12-й неделе беременности; до этого между амнионом и хорионом существует пространство, заполненное жидкостью. К тому же, амнион часто смещается при беременности и способен даже отслоиться задолго до родов. Он также порой формирует тяжи, которые при соприкосновении с плодом могут стать причиной пренатальных ампутаций и других уродств.
Пупочный канатик
Пупочный канатик образуется в основном из мезенхимы, находящейся в амниотической ножке и желточном стебельке. В формировании канатика принимают участие также аллантоис и растущие по нему сосуды.
Сформированный пупочный канатик — упругое соединительнотканное образование, в котором проходят две пупочные артерии и пупочная вена. Он образован типичной слизистой тканью, в которой содержится огромное количество гиалуроновой кислоты. Именно эта ткань, получившая название вартонова студня, обеспечивает тургор (давление) и упругость канатика. Она предохраняет пупочные сосуды от сжатия, обусловливая тем самым непрерывное снабжение эмбриона питательными веществами, кислородом.
В норме пуповина прикреплена на диске плаценты (центральное прикрепление), но также наблюдается краевое прикрепление и на плодных оболочках (оболочечное прикрепление). Аномальные прикрепления больше характерны для многоплодной беременности. Оболочечное прикрепление плаценты не связано с аномалиями плода, но может быть опасно из-за повышенной частоты сосудистых тромбозов и из-за возможпости кровотечения из разрывающихся во время родов сосудов.
Длина пуповины во многом определяется двигательной активностью плода. Так, короткая пуповина нередко свидетельствует о его неподвижности вследствие иейромышечной патологии или амниотических сращений. Напротив, длинная пуповина порой является результатом повышенной двигательной активности плода.
Несмотря на то что организм матери и плода генетически чужеродны по составу белков, иммунологического конфликта обычно не происходит. Это обеспечивается рядом факторов; из них особенно важны следующие:
- синтезируемые синцитиотрофобластом белки, тормозящие иммунный ответ материнского организма;
- ХГ и ПЛ принимают участие в угнетении материнских лимфоцитов;
- иммуномаскирующее действие гликопротеинов фибриноида плацеты, заряженного, как и лимфоциты омывающей крови, отрицательно;
- протеолитические свойства трофобласта, также способствующие инактивации чужеродных белков;
- амниотические воды с антителами, блокирующими антигены А и В (содержащиеся в крови беременной) и не допускающими их в кровь плода в случае несовместимой беременности.
В процессе формирования системы мать-плод существует ряд критических периодов, наиболее значимых для установления взаимодействия между двумя системами и для создания оптимальных условий развития плода.
В онтогенезе человека можно выделить несколько критических периодов развития в прогенезе, эмбриогенезе и постнатальной жизни. К ним относятся:
- развитие половых клеток — овогенез и сперматогенез;
- оплодотворение;
- имплантация (7-8-е сутки эмбриогенеза);
- развитие осевых зачатков органов и формирование плаценты (3-8-я неделя развития);
- стадия усиленного роста головного мозга (15-20-я неделя);
- формирование основных функциональных систем организма и дифференцировка полового аппарата (20-24-я неделя);
- рождение;
- период новорожденное™ (до 1 года);
- половое созревание (14-16 лет).






Оставьте первый коментарий