Легионеллез — острая инфекционная болезнь, проявляющаяся развитием пневмонии или острого респираторного заболевания, протекающая с лихорадкой, выраженной интоксикацией, в ряде случаев — с поражением ЦНС и почек.
Этиология.
Возбудитель — L.pneumophillis — грамотрицательная, подвижная, аэробная бактерия. Возбудитель имеет эндотоксин (ЛПС-комплекс) и сильнодействующий экзотоксин. Высокоустойчив во внешней среде (до 112-150 суток). Естественное место обитания ле- гионелл — пресноводные водоемы и почва. В воде стоячих водоемов они обитают вместе с сине-зелеными водорослями и водными амебами, которые являются для легионелл экологической пищей. Интенсивное размножение происходит при температуре +35-40°С, что позволяет им заселять системы охлаждения (кондиционеры, компрессоры, душевые установки, плавательные бассейны, фонтаны, комнаты для бальнеопроцедур, резиновые медицинские изделия, используемые для подачи воды в ингаляториях и др.). Человек для легионелл является биологическим тупиком, так как в природе не найдено других источников инфекции среди животных и птиц. Подвергается сомнению заражение человека от человека. Естественная восприимчивость человека к легионеллам высокая. Заражению и заболеванию способствуют курение, употребление алкоголя, болезни, снижающие общую иммунологическую резистентность.
Патогенез.
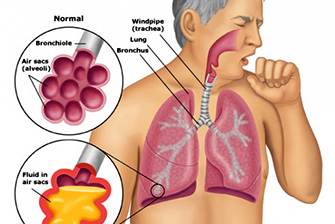
Большинство известных заболеваний связано с поражением легких, в которые проникает возбудитель с вдыхаемым зараженным воздухом (с капельками воды, пыли из почвы). При попадании небольших доз возбудителя развивается катаральное воспаление верхних дыхательных путей, протекающее по типу ОРЗ. При вдыхании большой инфицирующей дозы возбудителя поражаются глубокие проксимальные отделы дыхательных путей — бронхиолы и альвеолы. В зоне поражения обнаруживают массивную экссудацию полиморфно-ядерных нейтрофилов и макрофагов, лизис лейкоцитов с накоплением ядерного детрита и фибрина. Поражение охватывает, как правило, не менее одной доли легкого и протекает в виде сливной пневмонии. Вырабатываемый легионеллой экзотоксин поражает другие органы и вместе с ЛПС-комплексом легионелл и поврежденными ими тканями вызывает интоксикацию и обуславливает пирогенную реакцию. Гематогенная генерализация возбудителя приводит к микроциркуляторным нарушениям в различных органах, особенно в легких: воспалению с геморрагическим компонентом, дистресс-синдрому. В других органах патологический процесс протекает по септическому типу: в сердце — с развитием эндокардита, перикардита; образуются также воспалительные гнойные очаги в печени, почках, костном мозге. При тяжелой эндотоксиновой интоксикации развиваются энцефалопатия и инфекционно-токсический шок.
Клиника.
Инкубационный период 2-10 дней (чаще 5-7 дней). Клинические проявления легионеллеза многообразны. Наиболее частой формой является тяжелая пневмония, реже заболевание протекает по типу ОРЗ и с поражением других органов. В настоящее время по легионеллезу накоплены обширные клинические наблюдения, что позволяет выделить следующие формы легионеллеза:
- Тяжелая пневмония (собственно болезнь легионеров), начинается с продромальных явлений: головная боль, недомогание в течение 1-2 суток, затем температура резко повышается до 40°С с ознобом, присоединяется сухой кашель с появлением вскоре слизистогнойной мокроты, а у части больных (около 20%) с кровохарканием. В ряде случаев отмечаются плевральная и мышечная боль, тошнота, рвота, боли в животе; тахикардия и учащение дыхания. В легких рентгенологически определяются инфильтраты в виде округлых теней с тенденцией к слиянию и двустороннему поражению с плевральным выпотом. Состояние больных к 4-6-му дню прогрессивно ухудшается. Продолжительность лихорадки на фоне антибактериального лечения в среднем 13 дней. Самым грозным осложнением является дыхательная недостаточность, которая у 30% госпитализированных требует интубации и ИВЛ. В крови у части больных лейкоцитоз, несколько ускорена РОЭ. При отсутствии эффекта от лечения прогрессирует в первую очередь дыхательная недостаточность, наступает ИТШ с вторичной почечной недостаточностью. В благоприятных исходах развиваются остаточные явления в виде ограниченного пневмосклероза. Реконвалесценция (слабость, повышенная утомляемость) продолжается несколько недель.
- Острый альвеолит начинается с сухого кашля, интоксикации, лихорадки; в дальнейшем — кашель со слизисто-гнойной мокротой, нарастает дыхательная недостаточность. В легких — длительная диффузная крепитация. Заболевание приобретает затяжной характер и ведет к развитию пневмосклероза.
- Лихорадка понтиакская (впервые описана в г. Понтиак, штат Мичиган) характеризуется острым началом, гриппоподобным течением, без развития пневмонии, умеренной тяжестью. Возможны неврологические нарушения с последующим астеновегетативным синдромом. Течение болезни кратковременное, с быстрым выздоровлением.
- Лихорадка Форт-Брэгг протекает с экзантемой. На фоне острого респираторного синдрома с умеренными катаральными явлениями (чаще в виде бронхита) и общего токсикоза возникает экзантема в виде кореподобной, скарлатиноподобной или петехиальной сыпи, не имеющей определенной локализации и этапности развития; сыпь исчезает без шелушения и пигментации.
Диагностика.
Точная верификация диагноза достигается выделением культуры L. pneumophillis из крови, мокроты, промывных вод бронхов, плевральной жидкости. Возможна постановка биопробы на морских свинках. Более доступна серологическая индикация легионелл в исследуемом материале методами РИФ и ИФА. В широкой практике применяют серологическое исследование парных сывороток в динамике болезни (3-й и 10-й день). Диагностический титр при однократном исследовании сыворотки 1:128. Применяют ПЦР для обнаружения легионелл в материале, полученном из нижних отделов дыхательных путей в острую фазу заболевания (специфичность и чувствительность этого метода очень высоки). В периферической крови — лейкоцитоз со сдвигом влево, ускоренный РОЭ.
Лечение.
Наибольшая эффективность этиотропной терапии получена при назначении эритромицина и других макролидов (сумамед, рова- мицин). Эритромицин назначают внутрь по 2—4 г в сутки, в тяжелых случаях внутривенно до 2-3 г в сутки ; при необходимости добавляют ри- фампицин 0,6-1,2 г в сутки. Курс лечения 2-3 недели. В последнее время в связи с большей эффективностью стали применять ципрофлокса- цин и др. фторхинолоны. Наряду с этиотропной терапией назначают патогенетические и симптоматические средства. При легионеллезном альвеолите-глюкокортикоиды, оксигенотерапия. Имеются сообщения о целесообразности применения лизоцима и интерферонов. Прогрессирующая дыхательная недостаточность требует применения ИВЛ.





Оставьте первый коментарий