Дискоординация родовой деятельности — отсутствие координированных сокращений между различными отделами матки; правой и левой половинами, верхним и нижним сегментами.
Выделяют первичную дискоординацию, возникающую при беременности и с начала родов, и вторичную дискоординацию, развивающуюся в родах.
Основные симптомы первичной дискоординации родовой деятельности:
- патологический прелиминарный период (нерегулярные схватки)
- отсутствие биологической готовности организма к родам
- «незрелая» шейка матки
- тенденция к перенашиванию
- дородовое излитие вод
Вторичная дискоординация развивается в родах :
- как следствие не устраненной первичной дискоордииации или из-за нерационального ведения родов (например, попытки активации при отсутствии биологической готовности к родам) либо вследствие препятствия
- плоский плодный пузырь
- узкий таз
- шеечная миома
Клинические признаки вторичной дискоордииации: дистоция шейки матки, формирование плоского плодного пузыря, повышение базального тонуса миометрия.
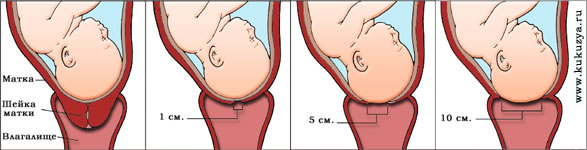
Дистоция шейки матки возникает при отсутствии процесса активного расслабления циркулярных мышц в области шейки матки или нижнего сегмента. Шейка толстая, ригидная, плохо растяжима, наблюдаются неравномерное утолщение и значительная плотность ткани. В схватку плотность шейки повышается в результате спастического сокращения циркулярных мышечных волокон.
I стадия дискоординации имеет место перевозбуждение парасимпатического отдела нервной системы, обусловливающее одновременное сокращение продольных и циркулярных мышц. Циркулярные мышцы находятся в состоянии гипертонуса. Однако медленное раскрытие шейки матки может происходить за счет значительного тонического напряжения продольных мышц в этой стадии. Базальный тонус матки повышен. Характерной особенностью является болезненность сокращений матки. Края шейки матки напрягаются во время схватки.
II стадия дискоординации (спастическая) наступает при отсутствии лечения таковой в I стадии или при неоправданном применении утеротонических средств. Резко повышается тонус продольных и циркулярных мышц, базальный тонус матки повышен, особенно в области нижнего сегмента. Схватки приобретают спастический, очень болезненный характер. Роженица возбуждена, беспокойна. Сокращения начинаются в области нижнего сегмента (обратный градиент). Может страдать сердцебиение плода. При влагалищном исследовании края наружного зева неравномерной плотности, плохо растяжимы. Во время схватки обнаруживаются сокращения краев шейки матки (симптом Шиккеле). Осложнения со стороны плода обусловлены нарушением маточно-плацентарного кровообращения.
III стадия дискоординации характеризуется тяжелыми нарушениями сократительной активности матки, развитием тетанических сокращений мышц матки во всех отделах, высоким тонусом миометрия, дистоцией шейки матки. Сокращения разных отделов короткие, аритмичные, частые, с малой амплитудой. Они расцениваются как фибриллярные. При дальнейшем повышении тонуса матки сокращения исчезают, развивается тетаническое состояние продольных и циркулярных мышц. Роженица ощущает постоянные тупые боли в пояснице и внизу живота. Сердцебиение плода глухое, аритмичное. При влагалищном исследовании края зева плотные, толстые, ригидные.
Лечение дискоординации родовой деятельности
I стадия
- Рекомендуется начинать с проведения психотерапии, лечебной электроаналгезии, иглорефлексотерапии.
- Необходимо применять сочетание веществ аналгезирующего действия (промедол) со спазмолитиками (но-шпа, папаверин, атропин, метацин, баралгин) и антигистаминными средствами (димедрол, пипольфен, дипразин). Введение спазмолитиков следует повторять каждые 2,5-3 ч на протяжении родов.
- При наличии «зрелой» шейки матки производят амниотомию.
- 2-3 раза на протяжении родов дают линетол по 10 мл или арахиден по 10 капель, усиливающие образование эндогенных простаглапдинов. Проводят профилактику внутриутробной асфиксии плода.Она требует быстрой коррекции.
II cтадия
Она требует быстрой коррекции.
- Средства аналгезирующего действия (промедол), спазмолитического действия (апрофен, платифиллин, но-шпа, папаверин, атропин) и антигистаминные препараты должны вводиться только в вену (можно внутривенно капельно).
- При «зрелой» шейке матки через 5-10 мин после введения спазмолитиков и анальгетиков проводят амниотомию.
- Если роженица утомлена, необходимо начать лечение с предоставления ей сна-отдыха в течение 3-4 ч (виадрил Г, ГОМК) с премедика- цией промедолом, седуксеном в обычных сочетаниях и дозах.
III стадия
Тяжелые нарушения сократительной активности матки требуют обязательного применения препаратов токолитического действия (адреномиметики: партусистен, бриканил) внутривенно капельно.
Ввиду низкой эффективности лечения и высокой частоты осложнений при тяжелых формах дискоординации родовой деятельности в большинстве случаев показано кесарево сечение. Если есть противопоказания к операции, терапию начинают с предоставления медикаментозного сна и применения токолитиков.
Нецелесообразно консервативное ведение родов при дискоординации родовой деятельности у пожилых первородящих, переношенной беременности, крупно




Оставьте первый коментарий