Брюшной тиф — острое инфекционное заболевание, характеризующиеся циклическим течением, симптомами общей интоксикации, лихорадкой, появлением розеолезно-папулезной сыпи, увеличением печени и селезенки, поражением лимфатического аппарата преимущественно тонкой кишки со своеобразными морфологическими изменениями.
Этиология.
Возбудитель — Salmonella typhi — грамотрицательная подвижная палочка рода Salmonella семейства Enterobacteriaceae.
Антигенная структура ее представлена термостабильным соматическим , поверхностным (Vi) и термолабильным жгутиковым (H(d)) антигенами. Основную роль в патогенезе играет эндотоксин, выделяющийся в кровь при разрушении брюшнотифозных палочек.
Клиника.
Инкубационный период 10-14 дней с колебаниями от 7 до 23 дней. Продолжительность инкубации зависит от дозы возбудителя и реактивности организма. В течение болезни выделяют следующие периоды: начальный (около 7 дней), разгар болезни (1-3 недели), угасание основных клинических проявлений и выздоровление. В целом заболевание протекает 4-6 недель. Начало болезни постепенное с появления симптомов интоксикации: недомогание, плохой аппетит, снижение работоспособности, бессонница, запор, реже понос (стул напоминает «гороховый суп»), В последние годы более часто встречается острое начало заболевания. Ступенеобразно повышается температура к концу недели до 39-40°С, и больной вынужден лечь в постель. В прошлом без антибиотикотерапии лихорадка держалась 2-4 недели, сейчас чаще 7-10 дней. Температурная кривая часто бывала постоянной {с колебаниями до 1°С в течение суток) многоволновой, в виде «наклонной плоской» . В настоящее время благодаря антибиотикотерапии характер температурной кривой может быть различным. Пульс обычно отстает от температуры. Относительная брадикардия при брюшном тифе в отличие от гриппа характеризуется постоянством. В тяжелых случаях может быть тахикардия. Тоны сердца пониженной звучности. Пульс нередко дикротичен.
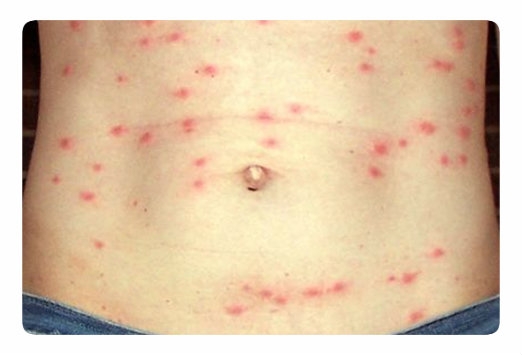
Обращает внимание бледность лица и кожных покровов, несмотря на высокую температуру; возможна небольшая полиадения. С 8-9-го дня болезни появляется розеолезная, реже розеолезно-папулезная сыпь . Некоторые розеолы возвышаются над кожей, диаметр их 2-3 мм, они исчезают при надавливании и растяжении. Сыпь необильная, поддается подсчету (при паратифах может быть обильной кореподобной). Локализуется сыпь на животе и груди, держится 4-5 дней, бледнеет и исчезает. В течение болезни могут появляться новые розеолы.
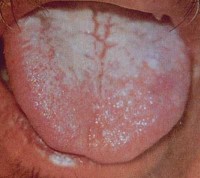
К 6-8-му дню увеличиваются печень и селезенка. В разгаре болезни больной заторможен, вял, необщителен; в тяжелых случаях наблюдается бред, спутанность сознания (status typhosus). Язык густо обложен, с элементами геморрагий, что придает ему коричневый цвет (фулигинозный язык). Края и кончик языка свободны от налета.
Живот вздут, перистальтика вялая, болезнен в правой подвздошной области, где отмечаются притупление перкуторного звука и легкая крепитация (симптом Падалки отражает увеличение мезентериальных лимфоузлов). Стул чаще задержан.
Выздоровление наступает медленно, долго сохраняется астения и потеря физических сил. Температура тела снижается постепенно (литически). При сохранении субфебрилитета, увеличенных печени и селезенки, появлении новых элементов розеолезной сыпи возникает угроза раннего рецидива болезни. При антибиотикотерапии брюшного тифа рецидивы появляются позднее (на 18-23-й день нормальной температуры).
Параллелизма между выраженностью клинических симптомов болезни и глубиной поражения тонкой кишки не наблюдается. Поэтому даже при легком течении брюшного тифа возможны его типичные осложнения: прободение язв кишечника и кишечные кровотечения, возникающие чаще на 3-й неделе болезни (иногда на 4-й и 5-й неделях болезни). Особенностью перфорации кишечника при брюшном тифе является отсутствие выраженной «кинжальной» боли.
Симптомы перфорации кишки проявляются напряжением мышц брюшной стенки, вялой перистальтикой или полным ее отсутствием; позднее появляются симптомы раздражения брюшины, которые быстро нарастают. Брадикардия сменяется тахикардией. Лейкопения — типичная для брюшного тифа — сменяется лейкоцитозом.
Кишечное кровотечение манифестируется появлением дегтеобразного стула (мелены) или наличием свежей крови в стуле (при быстром опорожнении кишечника). Клиника кишечного кровотечения меняется в зависимости от объема кровопотери и количества излившейся крови в брюшную полость при одновременной перфорации. Нарастает бледность, падает АД, пульс учащается, становится нитевидным, появляются капли пота на лице. Тоны сердца приобретают большую звучность. В крови снижается количество эритроцитов и гемоглобина. Потери крови могут составлять 200-300 мл и более
К числу более редких осложнений брюшного тифа относятся поражения со стороны других органов: холецистит, пиелит, отит, паротит, миокардит, менингит, пневмония, тромбофлебиты нижних конечностей. В более поздние сроки возможны остеомиелиты, спондилиты.
У 3-5% переболевших независимо от тяжести болезни развивается хроническое брюшнотифозное бактерионосительство, которое обычно продолжается всю жизнь.
Диагностика.
Ранним и абсолютным подтверждением диагноза является выделение возбудителя из крови («гемокультура»), из мочи («урокультура») и кала («копрокультура»). Для этой цели засевают 5- 10 мл венозной крови больного на среду Раппопорт или желчный бульон. Предварительный ответ можно получить на 2-й день, окончательный — на 5-й день исследования. Мочу и кал засевают на среды с содержанием желчи. С 8-9-го дня проводится серологическая диагностика: реакции агглютинации Видаля и РИГА (диагностический титр 1:200). Проводят также реакции ВИЭФ, радиоиммунный анализ (РИА), коагглютинацию (РКА). Чувствительность этих методов высокая.
Лечение.
Больные брюшным тифом подлежат госпитализации. Необходим строгий постельный режим независимо от тяжести болезни. Пища должна быть легкоусвояемой, щадящей, богатой витаминами (стол № 4); питье в объеме не менее 1,5-2 л в в сутки.
Основным этиотропным средством до сих пор остается левомицетин (хлорамфеникол), который взрослым дается в дозе 2,0 г в сутки в 4 приема за 30 мин до еды (суточная доза 50 мг/кг) до нормализации температуры и спустя 2 дня после нее. С 5-8-го дня нормальной температуры дозу левомицетина уменьшают до 1,5 г в сутки. Общая продолжительность лечения левомицетином составляет в среднем 12-18 дней. В тяжелых случаях (рвота, боль в эпигастрии) возможно назначение левомицетина в растворимой парентеральной форме (левомицетин сукцинат); препарат вводится внутримышечно или внутривенно в дозе 3,5-4,0 г в сутки в 2-3 приема. При непереносимости левомицетина (токсическое действие на кроветворные органы — лейкопения и др.) применяют ампициллин внутрь по 1-1,5 г4-6 раз в сутки или внутримышечно по 0,5 г 4 раза в стуки; продолжительность лечения та же, что при применении левомицетина. Возможно применение бактрима (бисептола). При устойчивости возбудителя к левомицетину, который остается тем не менее предпочтительным антибиотиком при брюшном тифе и паратифах, прибегают к назначению азитромицина (500 мг в 1-е сутки, затем 250 мг в сутки через рот), а также цефалоспоринов (цефтриаксон по 2,0 г в сутки внутримышечно) и фторхинолонов (цип- рофлоксацин по 500 мг 2 раза в сутки внутрь). Продолжительность лечения этими антибиотиками в связи с их высокой эффективностью сокращают до 5-7 дней после нормализации температуры. Лечение антибиотиками не гарантирует от возможности рецидивов. При их возникновении прибегают к тем же схемам лечения, обязательно со сменой антибиотика.
Одновременно проводят дезинтоксикационную терапию внутривенным введением растворов (квартасоль, глюкоза, гемодез, реополиглюкин и др.) с обязательным добавлением аскорбиновой кислоты и других витаминов. Хороший дезинтоксикационный эффект дает оксигенотерапия. Применяют также средства, улучшающие микроциркуляцию (трентал и др.), а также ингибиторы протеолитических ферментов (гордокс, контрикал, трасилол). Полагают, что они уменьшают также и токсинообразование возбудителя.
При перфорации кишечника показано немедленное хирургическое лечение. При кишечном кровотечении назначают абсолютный покой (больной должен лежать на спине). Прекращают прием пищи, ограничивают питье (только чайными ложечками до 500 мл в сутки). Для остановки кровотечения применяют аминокапроновую кислоту, кровезаменители, ингибиторы фибринолиза.
Выписка больных, леченных антибиотиками, под наблюдение врача-инфекциониста поликлиники проводится на 21-23-й день после нормализации температуры и однократного отрицательного бактериологического анализа кала и мочи. Но при всех обстоятельствах не ранее окончания 4-й недели болезни (!) в связи с опасностью грозных осложнений (перфорация кишки и кишечное кровотечение), а также возможностью рецидивов болезни.



Оставьте первый коментарий