КЛИНИКА И ДИАГНОСТИКА
Симптомы острого панкреатита определяется формой и течением заболевания. При жировом панкреонекроэе она менее выражена и склонна к волнообразному течению, тогда как при геморрагическом — бурная с преобладанием гемодинамических нарушений, особенно в первый клинический период заболевания.
Основные симптомы:
- Боль — постоянный и ведущий симптом. Локализуется в эпигастральной области с распространением в левое подреберье, иррадиирует в поясницу и имеет опоясывающий характер. Реже боль иррадиирует в плечевой пояс, за грудину, в область сердца. Интенсивность болевого синдрома, как правило, соответствует тяжести заболевания.
- Рвота — второй наиболее частый признак острого панкреатита. Она нередко предшествует болям, многократная, мучительная, не приносящая облегчения больному. Рвотные массы вначале соответствуют желудочному содержимому, затем имеют примесь желчи, а иногда и крови.
- Иктеричность (желтые) склер, слизистых, реже — кожы, связанная со сдавлением терминального отела холедоха отечной головкой поджелудочной железы.
- Язык сухой, обложенный гиповолемии.
- Парез кишечника, связанный с отеком корня брыжейки, попе- речно-ободочной кишки и тонкого кишечника.
- Болезненность и ригидность при пальпации в эпигастральной — симптом Керте.
- Отсугствие или резкое ослабление передаточной пульсации брюшной аорты в эпигастральной области — симптом Воскресенского, связанный с отеком забрюшинного пространства и сальниковой сумки.
- Болезненность в левом реберно-позвоночном углу — симптом Мейо-Робсона.
- Левосторонний Френикус-симптом.
- Симптомы панкретогеноого перитонита (симптомы раздражения брюшины на фоне ослабленной перистальтики или при ее отсутствии, наличие свободной жидкости в брюшной полости).
- Нарушение дыхания (одышка, плеврит, ателектазы).
- Нарушение гемодинамики и микроциркуляции вплоть до шока :
а) снижение артериального давления;
б) цианоз передней брюшной стенки — симптом Холстеда;
в) цианоз вокруг пупка — симптом Кулена;
г) цианоз боковых стенок живота — симптом Грея-Турнера;
д) фиолетовые пятна на лице и туловище — симптом Моyдора;
е) экхимозы вокруг пупка — симптом Грюнвальда,
- Повышение температуры до субфебрильной, реже в пределах 38°.
- Снижение диуреза.
Клиническая картина меняется соответственно клиническим периодам заболевания и присоединению осложнений.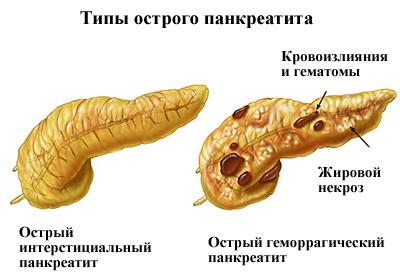
Диагностика острого панкреатита в настоящее время не представляет собой трудной проблемы. Распознавание этого заболевания в условиях хирургического стационара на основании лишь клинической картины и амилазурии возможен в 99,6% случаев. Однако в ряде случаев начало, заболевания может протекать под маской другой острой патологии, что приводит к запоздалой диагностике, несвоевременному патогенетически обоснованному лечению и прогрессированию процесса. В таких случаях необходимо применять специальные методы диагностики.
- Лабораторная диагностика. Основополагается на определении ферментов поджелудочной железы — диастазы мочи и особенно амилазы и липазы крови. Гиперферментемия зависит от сроков заболевания и в большинстве случаев носит кратковременный характер. При остром панкреатите наиболее часто выявляется повышение амилазы крови (Mi — до 30 г/л,час), реже — диастазы мочи (Mi-64 ед). Повышение активности липазы выявляется у меньшего числа больных. Однако следует помнить, что при прогрессировании деструктивных процессов и их распространенности уровень амилазы может снижаться до нормы на фоне резкого ухудшения состояния больного, что является плохим прогностическим признаком. Биохимический анализ крови, анализ крови на сахар и другие клинические анализы служат основой для корригирующей терапии.
- Лапароскопическая диагностика. Незаменима в сложных диагностических случаях. Наличие геморрагического выпота в брюшной полости, очаги жирового некроза по большому сальнику и брюшине, отек и имбибиция малого сальника и желудочно-ободочной связки являются лапароскопическими признаками острого панкреатита. Определение диастазы в выпоте также помогает в установлении правильного диагноза.
- Рентгенологическая диагностика. Менее информативна, за исключением, пожалуй, селективной ангиографии. При рентгенологическом обследовании, как правило, можно найти косвенные признаки заболевания: развернутую петлю двенадцатиперстной кишки и оттеснение задней стенки желудка кпереди при рентгеноскопии желудка, резкое расширение поперечно-ободочной кишки (симптом Гобиа) при обзорной рентгенограмме брюшной полости, плеврит (чаще левосторонний), ограничение подвижности и высокое стояние левого купола диафрагмы при рентгеноскопии грудной клетки, а также наличие дисковидных ателектазов в нижних отделах легких. ,
- Ультразвуковая диагностика. Позволяет выявить увеличение железы, наличие в ней очаговых и полостных образований.
- Фиброгастроскопия. Также позволяет выявлять, с учетом клиники, косвенные признаки острого панкреатита: геморрагический антральный гастрит, оттеснение задней стенки желудка кпереди, папиллит, лимфоэкгазии слизистой двенадцатиперстной кишки,
- Компьютерная томография.
- Радионуклидная диагностика (панкреатосцинтиграфия).
Дифференциальный диагноз при остром панкреатите проводят с перфоративной язвой желудка и двенадцатиперстной кишки, острым холециститом, тромбозом мезентериальных сосудов, расслаивающей аневризмой брюшного отдела аорты, печеночной коликой, абдоминальной формой инфаркта миокарда, острым аппендицитом. При этом решающими, как правило, являются данные ферментной диагностики и лапароскопия.



Оставьте первый коментарий