Вирусный инфекционный мононуклеоз Эпштейна—Барр — острое инфекционное заболевание, характеризующееся поражением ретикулоэндотелиальной и лимфатической систем и протекающее с лихорадкой, тонзиллитом, полиаденитом, увеличением печени и селезёнки, лейкоцитозом с преобладанием мононуклеаров. Следует учитывать, что симптомокомплекс инфекционного мононуклеоза вызывает не только вирус Эпстайна—Барр, но и другие возбудители (ВИЧ, цитомегаловирус, вирус герпеса человека типа 6 и др).
Патогонез
При инфекционном мононуклеозе Эпстайна—Барр вирус размножается в верхних отделах дыхательных путей и лимфоидных образованиях ротоглотки, что сопровождается развитием местных воспалительных реакций. Возбудитель может гематогенно диссеминировать в периферические лимфатические узлы, селезёнку, печень и другие органы. Инфицирование макрофагов и лимфоидных клеток приводит к появлению крупных мононуклеарных клеток. Длительное персистирование вируса в организме обусловливает возможность хронического мононуклеоза и реактивации инфекции при ослаблении иммунитета. Латентное инфицирование В-лимфоцитов вызывает их поликлональную активацию с образованием низкоспецифичных гетерофильных AT, агглютинирующих эритроциты различных животных.
Продолжительность инкубационного периода составляет 5—20 дней (иногда до 2 мес). Заболевание начинается постепенно, симптоматика нарастает в течение нескольких дней и максимальной выраженности достигает обычно к концу 1-й недели. В разгар болезни наблюдают кашель, боли в горле, отёчность век, ринит. Температура тела может быть субфебрильной, но нередко достигает 38—39,5 С. Продолжительность лихорадочного периода составляет от нескольких дней до 3 нед.
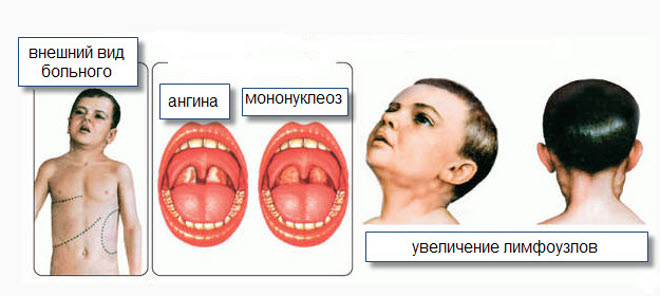
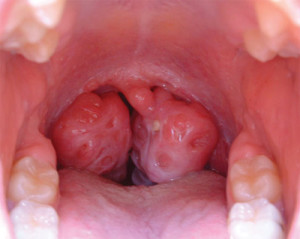
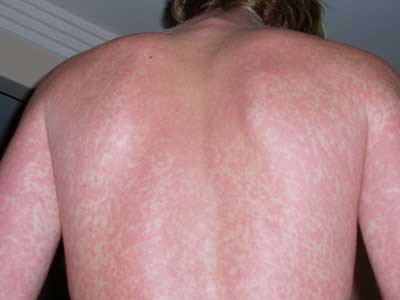
Характерным признаком заболевания считают увеличение лимфатических узлов шейной группы, расположенных по заднему краю грудино-ключично-сосцевидной мышцы. Лимфатические узлы увеличиваются до 1—3 см в диаметре (от горошины до грецкого ореха), располагаются в виде цепочки или пакета, не спаяны между собой, подвижны, мало болезненны при пальпации. Увеличенные лимфатические узлы нередко заметны при внешнем осмотре (при повороте головы больного в сторону), иногда над ними отмечают отёчность подкожной жировой клетчатки. Назофарингит проявляется нарушением носового дыхания, гнусавостью голоса, слизистым отделяемым, иногда симптоматика ограничивается только заложенностью носа. Изменения в ротоглотке обнаруживают почти у всех больных. Обычно развивается лакунарно-фолликулярная (реже катаральная) ангина с неплотным, легко снимающимся налётом, не распространяющимся на дужки и мягкое нёбо. Увеличиваются селезёнка и, в меньшей степени, печень. Иногда повышается активность ферментов печени (АЛТ). В некоторых случаях появляется желтуха. У 15% больных возникает скудная полиморфная сыпь.
При исследовании периферической крови обнаруживают мононуклеарный лейкоцитоз (лимфоциты 35—50% и более, моноциты до 10—15% и более), а также качественные изменения мононуклеарных клеток. Количество атипичных мононуклеаров превышает 10%. Атипичные мононуклеары представляют собой В-лимфоциты, изменившие свои морфологические и функциональные свойства под воздействием вируса.
К 3—4-й неделе болезни основные симптомы исчезают, до 2 мес и более могут сохраняться незначительная гепатоспленомегалия и изменения в крови. Осложнения развиваются редко. Возможны развитие гемолитической анемии, тромбоцитопении, неврологических расстройств, пневмонии, разрыв селезёнки.
Выделяют типичные и атипичные формы заболевания. К атипичным формам относят случаи, характеризующиеся слабой выраженностью или полным отсутствием какого-либо из основных симптомов заболевания (ангины, лим-фаденопатии, гепатоспленомегалии). Типичные формы заболевания по степени тяжести подразделяют на лёгкие, среднетяжёлые и тяжёлые. Основные показатели тяжести: выраженность интоксикации, затруднения носового дыхания и изменений в ротоглотке, степень увеличения лимфатических узлов, печени и селезёнки, выраженность гематологических нарушений.
Диагностика
Для подтверждения диагноза вирусного инфекционного мононуклеоза Эпстайна—Барр применяют преимущественно серологические методы. В качестве ориентировочных используют неспецифические реакции агглютинации, основанные на способности сыворотки больного агглютинировать эритроциты животных (реакции Пауля—Буннеля, Гоффа—Бауэра, Лаврика—Вольнера). Наиболее информативно обнаружение AT класса IgM к Аг вирусного капсида. Эти AT появляются в инкубационном периоде и исчезают через 2—3 мес после выздоровления. AT к Аг вирусного капсида класса IgG после перенесённой болезни сохраняются в течение всей жизни.
Дифференциальная диагностика
Вирусный инфекционный мононуклеоз Эпстайна—Барр необходимо дифференцировать от других инфекционных заболеваний, сопровождающихся поражением зева и лимфаденопатией (дифтерии зева, краснухи, аденовирусной инфекции). Инфекционный мононуклеоз, сопровождающийся ангиной, в первую очередь необходимо дифференцировать с дифтерией зева. Отличают инфекционный мононукяеоз от дифтерии характер и цвет налетов на миндалинах, несоответствие поражения зева увеличению лимфатических узлов (при инфекционном мононуклеозе изменения в зеве могут быть незначительными, а увеличение лимфатических узлов резко выражено), а также увеличение размеров печени и селезенки, увеличение всех остальных групп лимфоузлов, типичные изменения крови (лимфоцитоз и атипичные мононуклеары). Общее состояние при инфекционном мононуклеозе, несмотря на выраженное затруднение носового дыхания и высокую температуру, страдает обычно незначительно. Нет бледности, вялости, адинамии и плохого аппетита, свойственных дифтерии. Имеет значение и более длительный лихорадочный период при инфекционном мононуклеозе в отличие от дифтерии, при которой повышенная температура держится не более 3—4 дней, а в дальнейшем снижается, несмотря на нередкое прогрессирование местных изменений в зеве.
Сопоставляя клинику мононуклеоза и ОРВИ, удается выявить следующие различия: выраженные катаральные явления (насморк, кашель, хрипы в легких) не свойственны инфекционному мононуклеозу; лихорадочный период при острых респираторных заболеваниях обычно более, короткий; увеличиваются главным образом регионарные шейные лимфатические узлы; отек зева при острых респираторных заболеваниях значительно слабее выражен, чем при инфекционном мононуклеозе. Размеры печени и селезенки при остром респираторном заболевании если и увеличиваются, то незначительно и главным образом при аденовирусной инфекции у детей раннего возраста. Атипичные мононуклеары в обычных мазках из периферической крови при острых респираторных заболеваниях обнаруживаются исключительно редко и в незначительном количестве (чаще их можно обнаружить при исследовании мазков из лейкоконцентрата). Конъюнктивитов при инфекционном мононуклеозе не бывает. Обратная динамика клинических симптомов при острых респираторных заболеваниях более быстрая по сравнению с инфекционным мононуклеозом. Окончательно вопрос решается после проведения серологических исследований.
В ряде случаев могут возникнуть затруднения при дифференциальной диагностике инфекционного мононуклеоза с лимфогранулематозом. Длительность течения болезни (месяцами), волноообразный характер температурной кривой, отсутствие поражения зева и носоглотки, лейкоцитоз нейтрофильного характера свидетельствуют о лимфогранулематозе.
При выраженных гематологических изменениях иногда возникает необходимость исключить острый лейкоз. Для последнего характерны выраженное повышение СОЭ, анемия, длительная лихорадка. Окончательно диагноз устанавливают по результатам стернальной пункции.
Лечение
Специфические средства терапии отсутствуют, лечение симптоматическое. В острой фазе заболевания необходимо соблюдение постельного режима. При высокой температуре тела назначают ненаркотические анальгетики (парацетамол). При бактериальных суперинфекциях необходима антибиотикотера-пия. При развитии обструкции дыхательных путей назначают глюкокортикоиды (преднизолон по 2 мг/кг/сут с постепенным снижением дозы в течение 5-7 сут).
Специфическая профилактика не разработана. Госпитализацию больных осуществляют по клиническим показаниям. Наблюдение за контактными не устанавливают. Необходимость в проведении дезинфекционных мероприятий отсутствует.



Оставьте первый коментарий